Полезные рекомендации паре планирующей беременность
Довольно часто только этих советов при планирование беременности достаточно для зачатия и если следовать рекомендациям, изложенным выше можно получить желанную беременность и здорового ребёнка.
После консультации с урологом-андрологом и проведения необходимого дообследования, врач назначает лечение мужчине, стимулирующее сперматогенез. Важно соблюдение рекомендаций по диете, которую необходимо соблюдать пациенту с бесплодием.
 Диета для мужчин показатели спермы
Диета для мужчин показатели спермы
- Продукты регионов с жарким климатом: чернослив, курага, финики, изюм, инжир, сухофрукты. Они богаты фруктозой, дающей энергию сперматозоидам. В отличие от конфет и пирожных, не содержат красителей, эмульгаторов и искусственных добавок, зато в них сохранились кальций, железо, натрий и магний, а также клетчатка и пектины. Все эти микроэлементы оказывают прекрасное действие на образование, подвижность и жизнедеятельность сперматозоидов.
- Орехи. Все разновидности орехов содержат витамины А, Е и группу В, а также калий, кальций, фосфор и железо. Орехи богаты ценными белками, а так же поставляют в организм ненасыщенные жирные кислоты омега-3, омега-6, омега-9. Употребляйте грецкий орех (собранный в экологически чистой зоне. ), фундук, миндаль, кешью, арахис, кедровый, бразильский и мускатный орехи они оберегают сперматозоиды от воздействия неблагоприятных внешних факторов, повышают подвижность и количество сперматозоидов. Орехи полезно смешивать с мёдом.
- Семечки: белые кабачковые, тыквенные, кунжут — содержат большое количество витамина Е, который является мощным антиоксидантом, защищающий сперматозоиды от повреждения, агрессивными факторами, а так же полезные микроэлементы.
- Обязательно в рацион включать арбузы, тёмные сорта винограда, помидоры, эти продукты содержат ликопен – природный антиоксидант, который благотворно влияет на сперматозоиды, защищая их от вредных факторов.
- Питание должно содержать различные травы сельдерей, петрушку, укроп, шпинат, сельдерей, хрен они не только улучшают сперматогенез но и прекрасно повышают потенцию.
- Полезно употреблять в пищу говяжью печень, источник витаминов группы В, повышающих подвижность сперматозоидов.
- Сырые яйца: куриные, перепелиные, содержащие большое количество белков и жиров которые используются организмом для строительства половых клеток (сперматозоидов).
- Желательно употреблять настоящее сливочное домашнее масло без добавок, оно содержит вещества (холестерин и пр.) для образования нужного количества тестостерона.
- Необходимо употреблять молочнокислые продукты, желательно домашние, без красителей и консервантов, источник полезных бактерий заселяющих кишечник и улучшающих пищеварение, повышающих иммунитет.
- Океанические и морепродукты: креветки, кальмары, раки, омары, мидии, лангусты, криль, тунец, окунь, сом, карась, красная рыба, черная и красная икра. Морепродукты полезны, действительно их несомненные «плюсы»: наличие большого количества полиненасыщенных жирных кислот, йода. Белки из этих продуктов усваиваются намного лучше, чем белки, полученные человеком из мяса, отлично усваиваются из морских деликатесов фосфор, магний и калий, что очень полезно для функционирования половой системы. Эти продукты улучшают половое влечение, влияют положительно на все звенья сперматогенеза.
Но с этими продуктами нужно быть осторожным тем людям, которые имеют аллергическую предрасположенность. Все блюда должны готовиться только из свежих продуктов.
- Морская капуста содержит много полезных микроэлементов и йода, регулирующего функцию щитовидной железы.
- Фрукты, полезны в любом виде в связи с большим количеством витаминов и веществ, питающих сперматозоиды.
- Настоящий зелёный чай, является прекрасным антиоксидантом, полезен при бесплодии.
- Ягоды: малина, клубника, смородина, ежевика, крыжовник, земляника это источник огромного количества витаминов для мужчины и пр.
- Отвар шиповника содержит большое количество витамина С, обладает спазмолитическим, мочегонным, противовоспалительным эффектом для мочеполовой системе. Улучшает подвижность сперматозоидов, стимулирует кровообращение в половых органах.
- При нарушении подвижности сперматозоидов, рекомендуется пить морсы, компоты из сухофруктов. Соки: моркови, свеклы, яблок.
- При любом виде бесплодия хороший эффект дает применение в пищу гранатов (или их сока). Рекомендуется съедать в день по 1 гранату (или выпивать 1/3 стакана гранатового сока).
- Желательно исключить из рациона острые блюда, приправы, копчёности.
Давно было замечено что продукты пчеловодства, оказывают полезное влияние на образование и подвижность сперматозоидов, улучшают общий тонус организма, стимулируют иммунитет, укрепляют половую систему.
К продуктам пчеловодства, которые желательно употреблять при подготовке к зачатию, планированию беременности и при бесплодии относятся:
- Трутневое молочко (личиночное молочко). Содержит большое количество функциональных групп ферментов, сульфидных групп, половых гормонов. Трутневое молочко улучшает работу яичек, предстательной железы, укрепляяет гормональный фон мужчины.
- Маточное молочко. Известно, что маточное молочко обладает общетонизирующим действием, улучшает обмен веществ и функцию желез внутренней секреции, регулирует работу нервной системы, улучшает кроветворение, пищеварение и деятельность сердца. Маточное молочко активно поглощает кислород воздуха и оказывает влияние на окислительные процессы, нормализует тканевое дыхание, обмен веществ в клетках головного мозга. Обладает выраженными антисептическим свойствам.
- Перга (пчелиный хлеб) — это цветочная пыльца, которая собирается пчелами с пыльценосных растений, смачивается их слюной, смешивается с медом, подвергается специальной обработке, укладывается в ячейки сот и запечатывается восковыми чашечками. Перга очень полезный пчелиный продукт, который содержит большое количество витаминов, все незаменимые аминокислоты, много заменимых аминокислот, огромное количество ферментов, углеводов, микроэлементов, гормонов, так же содержит гетероауксин «вещество роста» . Перга отличный биостимулятор в профилактике преждевременного старения, прекрасно стимулирует мужскую потенцию, является мощным противоатеросклеротическим средством.
- Мёд, пчелиная пыльца и другие продукты пчеловодства очень хорошо питают яички, половые железы, сперматозоиды, обогащая их витаминами, микроэлементами и прочими полезными веществами.
Витамины, которые желательно принимать мужчине при лечении и профилактики бесплодия.
- Магний повышает оплодотворяющую способность сперматозоидов, увеличивая их подвижность, так же магний участвует в регуляции сердечной деятельности. Натуральное успокоительное средство, способствует быстрому восстановлению после физических нагрузок.
- Витамин А является антиоксидантом, положительно влияет на состояние клеток яичек, которые вырабатывают сперматозоиды.
- Витамин В6 увеличивает подвижность сперматозоидов и их способность проникать в яйцеклетку.
- Витамин С улучшает кровоснабжение тканей яичка, увеличивает выработку нормальных сперматозоидов. Помимо этого витамин С стимулирует иммунитет.
- Витамин Е способствует выработке новых сперматозоидов, активирует их движение, снижает количество патологических сперматозоидов. Кроме того, витамин Е снижает уровень холестерина, предотвращает образование атеросклеротических бляшек, стимулирует иммунитет. Является мощным антиоксидантом.
- Цинк улучшает состояние ткани яичка и простаты, контролирует сексуальную активность, улучшает потенцию и способность к оплодотворению, увеличивает выработку тестостерона.
- Селен обладает протекторным действием, на сперматогенез и фертильность сперматозоидов, улучшает качество и количество сперматозоидов.
- Фолиевая кислота улучшает подвижность сперматозоидов.
- Так же полезны витамины: Д, К и различные поливитамины особенно во время весеннего гиповитаминоза.
- Для улучшения функции центральной нервной системы врач может назначить: фитин, кальция глицерофосфат, глутаминовую кислоту, фолиевую кислоту.
- При депрессии и в качестве адаптирующих средств назначаются следующие адаптогенные препараты: экстракт элеутерококка, китайского лимонника, аралии, заманихи.
- При раздражительности врач назначает: пустырник, велериану, бром, календулу.
- Для улучшения функции печени назначают: эссенциале, гепа-бене, карсил и пр.
- Для стимуляции сперматогенеза необходимо назначение биогенных стимуляторов: экстракт алоэ, биосед, ФИБС, апилак, простатилен, сампрост, стекловидное тело, спленин, плазмол, метилурацил, взвесь плаценты, экстракт плаценты.
- Препараты повышающие подвижность сперматозоидов: АТФ, АТФ-ЛОНГ, Кофермент Q10, Витамины группы В, вытяжки из проросших зерен злаковых.
- Препараты незаменимых аминокислот: Спермамин-L-аргинин, аргинин, глютаминовая кислота, цветочная пыльца.
- Препараты, улучшающие микроциркуляцию и венозный отток в половых орагнах: Трентал, эскузан, обзидан, курантил, никотиновая кислота, витамины С, В6, В12.
Неплохо себя зарекомендовали в лечении бесплодия методы иглорефлексотерапии и лазеротерапии.
Проблема бесплодия при планирование беременности

К гормональному лечению бесплодия прибегают в случаях:
- Нарушения в гипоталамо-гипофизарно-гонадной системе мужчины с бесплодием;
- Резким снижением количества сперматозоидов в эякуляте;
- Отсутствием сперматозоидов в эякуляте и доказанным секреторным бесплодием;
Назначать гормональное лечение при бесплодии должен только грамотный врач андролог, после определения соответствующих нарушений в гормональном фоне мужчины. Такое лечение является большим искусством доктора. Иногда только от гормонального лечения зависит положительный результат.
Лечение мужского бесплодия народными средствами может быть только как вспомогательный метод. Ниже приведен список трав, которые могут использоваться при лечении бесплодия у мужчины.
Фитотерапия мужского бесплодия
Врачи, занимающиеся народной медициной при мужском бесплодии рекомендуют:
- Боярышник
- Истод обыкновенный (корни)
- Сельдерей
- Корни петрушки
- Подорожник большой
- Траву синеголовника
- Чай из цветков бузины пить вместо воды
- Мумиё
- Цветки бузины
- Листья ореха грецкого
- Листья шелковицы белой
- Сосновые верхушки
- Исландский мох
- Льняное семя
- Пырей ползучий (корневище)
- Семена подорожника большого
- Полезно пить чай из цветков липы, березовых листьев и почек.
Консервативное лечение желательно начинать как можно раньше и ограниченный промежуток времени, не более 1-2 х лет, если беременность не наступает, не теряйте драгоценное время и прибегайте к более серьёзным репродуктивным методам.
Как можно быстро забеременеть – ТОП 7 советов
Как можно быстрее забеременеть – вопрос волнует многих супругов, которые решили стать родителями. Чтобы зачать, выносить и родить здорового ребёнка, недостаточно сильного желания и регулярных половых контактов в определённое время: пересмотрите режим дня, рацион, откажитесь от пагубных привычек, принимайте витамины, пройдите полное обследование.

Что может мешать забеременеть?
Основная причина длительного отсутствия беременности – мужское и женское бесплодие, с этой проблемой сталкивается 1 пара из 8. Причины патологии могут быть врождёнными или приобретёнными. Не все формы болезни поддаются лечению даже в самых современных клиниках, многим женщинам так и не удаётся забеременеть естественным путём.
Какие факторы препятствуют беременности:
- нерегулярный менструальный цикл, скудные или обильные месячные;
- инфекционные заболевания, воспалительные процессы в органах малого таза у мужчины или женщины – патологии проявляются болью в нижней части живота, зудом, жжением половых органов, нетипичными выделениями с неприятным запахом;
- заболевания молочных желёз;
- истощение или ожирение;
- частые стрессы, синдром хронической усталости;
- эндокринные заболевания, гормональные сбои:
- аборты, выкидыши;
- спайки в маточных трубах, врождённые аномалии органов репродуктивной системы;
- нерегулярная или беспорядочная половая жизнь;
- проблемы с потенцией, снижение либидо;
- пагубные привычки, ослабленный иммунитет, авитаминоз;
- длительный приём анальгетиков, антибиотиков, стероидов, антидепрессантов негативно влияет на фертильные функции;
- подсознательное нежелание иметь детей.
Беременность на 100%
Существует множество хитростей, которые помогают забеременеть с первого раза. Но начинать путь к желанной беременности нужно с правильного питания и здорового образа жизни.
Важно! Если вы принимали противозачаточные таблетки, то для восстановления репродуктивных функций организму потребуется 4-6 месяцев. Сбои в менструальном цикле должны исчезнуть через 8-10 недель после отмены препарата, если этого не произошло, проконсультируйтесь с гинекологом.
Обследование у врачей
На этапе планирования беременности посетите основных специалистов, они своевременно выявят патологии, которые могут негативно сказаться на развитии плода и здоровье мамы. Начинайте обход с терапевта – врач проведёт общую оценку состояния здоровья, назначит общие анализы, на основании первичной диагностики выпишет направление к другим докторам.

Каких врачей нужно посетить:
- Гинеколог – проводит первичный осмотр женщины, назначает анализы для выявления инфекций, гормональных нарушений.
- Генетик – сделает исследования для выявления возможных хромосомных патологий у ребёнка, предрасположенность к генетическим и другим болезням. Обязательно посетить врача нужно, если возраст супругов более 35-40 лет, у женщины были случаи невынашивания беременности.
- Репродуктолог – занимается выявлением причин и лечением бесплодия у женщин и мужчин, проводит подготовку к ЭКО.
- Эндокринолог – эндокринные заболевания негативно влияют на обменные процессы, половое и физическое развитие человека. Обязательно обследуйтесь при наличии проблем со щитовидной железой, ожирении, при нарушении менструального цикла, обильном росте волос у женщин.
- ЛОР – во время беременности нередко происходит обострение заболеваний ушей, горла и носа, которые могут навредить женщине и ребёнку. Болезни нужно выявить и пролечить ещё до зачатия.
- Офтальмолог – при некоторых глазных патологиях женщине противопоказано рожать естественным путём.
- Стоматолог – больные зубы и дёсны постоянный источник инфекции, которая распространяется по всему организму.
- Иммунолог – к врачу женщину направляют, если у неё в анамнезе есть выкидыши, замершая беременность.
- Психолог, психотерапевт – поможет устранить психологические барьеры для успешного зачатия.
Мужчине обязательно нужно посетить уролога, андролога, сделать спермограмму – обследование поможет выявить воспалительные процессы, половые инфекции, оценить качество и жизнеспособность сперматозоидов.
Здоровый образ жизни
Специалисты рекомендуют тратить на подготовительный период перед беременностью 3–12 месяцев, этого времени достаточно, чтобы избавиться от вредных привычек, вылечить болезни, укрепить иммунитет.
Правила здорового образа жизни:
- Регулярно занимайтесь спортом, нагрузки должны быть регулярными, но умеренными, для зачатия одинаково вредно переутомление и гиподинамия.
- Откажитесь от пагубных привычек – алкоголь, никотин негативно влияют на работу всего организма, препятствуют зачатию, нормальному течению беременности.
- Больше времени проводите на свежем воздухе – во время прогулок организм насыщается кислородом, пополняются запасы витамина D, улучшается работа сердечно-сосудистой системы, органов дыхания.
- Сократите приём кофе до 1-2 чашек в день.
- Контролируйте вес – забеременеть полной девушке или излишне худой всегда тяжелее, нежели женщинам с нормальной комплекцией.
- Соблюдайте питьевой режим, употребляйте в сутки по 30 мл/кг чистой воды.
- Воздержитесь от приёма горячих ванн, посещения саун и бань.
- Носите удобное просторное нижнее бельё из натуральных дышащих материалов.
- Соблюдайте режим дня, спите не менее 7-8 часов, избегайте стрессов и переутомления.
Особенности питания
Работа всего организма напрямую зависит от того, что вы едите. Если вы хотите быстро и легко забеременеть, полностью откажитесь от фастфуда, любой жаренной, жирной, тяжёлой пищи, сведите к минимуму потребление соли и сахара.
Правильное питание повышает уровень прогестерона – этот гормон участвует в процессе овуляции, способствует имплантации оплодотворённой яйцеклетки в эпителий матки.
Что кушать женщине?
Для женщин, которые хотят быстрее забеременеть, была разработана специальная диета Афродиты. В меню содержатся все продукты, которые обеспечивают организм необходимыми питательными веществами.

Что нужно есть, чтобы забеременеть девушке:
- жирные сорта рыбы, морепродукты в отварном, запечённом, паровом виде – улучшают кровообращение, снижают риск развития воспалительных процессов, содержат белок, йод, фосфор;
- овощи и фрукты в любом виде;
- орехи – богаты белками, жирами, витамином A, E,B1, B2 фолиевой кислотой, селеном, очищают сосуды от холестерина, улучшают работу иммунной системы;
- растительные масла;
- цитрусовые плоды, ягоды – источник аскорбиновой кислоты, благотворно влияют на иммунитет, устраняют воспалительные процессы, улучшают фертильность;
- мёд и другие продукты пчеловодства – улучшает химический состав крови, укрепляет иммунитет, улучшает работу репродуктивной системы, содержит цинк, хром, фолиевую кислоту;
- молочные продукты средней жирности — источник кальция, фосфора, железа, магния, улучшают пищеварение, укрепляют защитные функции организма;
- нежирные сорта мяса, яйца – источник белка;
- хлеб из цельнозерновой муки, овсяная и гречневая каша, отруби – содержат фолиевую кислоту, аминокислоты, витамины группы B.
Чем кормить мужчину?
Лидер среди продуктов, которые улучшают качество спермы, благотворно влияют на либидо и потенцию – устрицы и другие морепродукты, желательно употреблять их в сыром виде или после минимальной термической обработки.

Какие продукты улучшают фертильность спермы:
- орехи, семена тыквы – содержат цинк, который необходим для синтеза тестостерона и спермы;
- бананы – стабилизируют гормональный фон у мужчин, содержит селен, который отвечает за правильное строение сперматозоидов;
- чеснок, зелень — повышают либидо, улучшают кровообращение в половых органах, укрепляют иммунитет;
- спаржа – способствует увеличению количества спермы;
- авокадо – повышает подвижность сперматозоидов;
- томаты, морковь, красный перец – содержат витамин A. при дефиците этого вещества сперматозоиды становятся вялыми, медленно двигаются;
- красная рыба, мясо, яйца – источник белка, без которого не могут созревать новые спермии;
- молочные продукты.
Приём витаминов
Перинатальные витаминные комплексы восполняют дефицит полезных веществ, что благотворно сказывается на работе всего организма, шансы быстро забеременеть возрастают. Их принимают за 2-3 месяца до зачатия.

Какие витамины нужны будущим родителям:
- токоферол – помогает эмбриону закрепиться в эпителии матки, поддерживает нормальный уровень тестостерона у мужчин;
- витамины группы B – необходимы для синтеза белковых соединений в организме, укрепляют мышечную и костную ткань, улучшают качество спермы;
- аскорбиновая кислота – укрепляет защитные функции организма, улучшает состояние сосудов.
Потребность организма в витаминах на разных стадиях менструального цикла
| Фаза цикла | Необходимые витамины |
| I – длится до середины цикла | Глутаминовая, фолиевая, липоевая кислота, витамины B1, E |
| II – от овуляции до месячных | Аскорбиновая кислота, витамин B6, E |
| III – дни месячных | Аскорбиновая кислота, витамин E, D |
→ Обзор лучших витаминов для беременных
Овуляция
Овуляция – момент выхода из фолликула яйцеклетки, готовой к оплодотворению, женщинам, которые хотят быстрее забеременеть, нужно уметь определять этот благоприятный период для зачатия.

Как определить овуляцию:
- Если у вас регулярный менструальный цикл продолжительностью 28 дней, то овуляция наступит на 14-15 сутки после начала месячных.
- Если цикл короткий или длинный, то от его продолжительности отнимите 14, чтобы определить день, благоприятный для зачатия.
- При нерегулярном цикле лучше воспользуйтесь специальными тестами для определения овуляции, поскольку сделать правильные расчёты в такой ситуации довольно сложно.
- Составляйте график базальной температуры, для овуляции характерно резкое и стабильное повышение показателей примерно на 0,5 градуса. Измерения проводите утром в состоянии покоя, желательно в одно и то же время после сна не менее 6 часов.
Основные признаки овуляции – незначительные кровянистые влагалищные выделения, повышение полового влечения, молочные железы становятся болезненными и чувствительными, наблюдается вздутие живота, иногда беспокоит диарея, боль с одной стороны в нижней части живота.
При проблемах с овуляцией пропивают специальные стимулирующие препараты – Пурегон, Прегнил. После приёма яйцеклетка выходит из фолликула в течение 24-36 часов.
Успешно забеременеть можно в течение 5 суток до и после овуляции, на наиболее благоприятный момент для зачатия – непосредственно день выхода яйцеклетки, и 24 часа до и после него.
Чтобы увеличить шансы забеременеть, соблюдайте несколько простых правил поведения до, во время и после секса.

Несколько полезных советов:
- Не используйте смазку во время полового акта – многие из этих средств содержат вещества, которые оказывают губительное действие на сперматозоиды, не дают им встретиться с яйцеклеткой.
- Не принимайте душ сразу после секса – водные процедуры после полового контакта не только мешают забеременеть, но увеличивают риск развития инфекционных патологий органов малого таза.
- В течение суток после секса не принимайте горячую ванну, откажитесь от интенсивных физических нагрузок, пробежек, других мероприятий, при которых происходит повышение температуры тела.
- Учёным пока не удалось точно выявить позы, которые увеличивают шанс наступления беременности, глубина проникновения полового члена никак не влияет на зачатие. Но нередко в рекомендациях врачей встречаются советы, что наиболее благоприятная поза для зачатия – миссионерская, а при загибе шейки матки мужчина должен находиться сзади.
- После секса помогите сперме удержаться внутри – закиньте ноги на стену, или лягте на спину и подтяните колени к груди, оставайтесь в таком положении не менее 10-15 минут. Такая гимнастика способствует беременности, улучшает кровообращение в органах малого таза.
- Наиболее благоприятное время для зачатия – утренние часы.
Какие народные средства помогут быстро забеременеть?
Нетрадиционные методы улучшают фертильные функции у женщин и мужчин в домашних условиях.
Секреты народной медицины:
- Измельчите в блендере 100 г грецких орехов, залейте 100 мл воды, уберите в тёмное место на 3 дня. Лекарство нужно пить мужчинам по 5 мл перед завтраком на протяжении 4 недель.
- Мужчинам полезно попить отвар семян подорожника – 1 ст. л. сырья залейте 220 мл кипятка, варите на слабом огне 2 минуты. Принимайте по 30 мл утром и вечером на протяжении 3 месяцев.
- Шалфей содержит природные фитогормоны — это одно из лучших натуральных средств для устранения проблем с зачатием у женщин, верный способ быстро забеременеть. Заварите 200 мл кипятка 1 ст. л. измельчённой травы, оставьте в закрытой посуде на час. Принимайте по 15 мл утром и вечером, на время месячных прервите лечение. Продолжительность курса – 1 месяц.
- Залейте 2 ст. л. матки боровой 1 л воды, доведите смесь до кипения, томите 10 минут на слабом огне, оставьте на полчаса в закрытой ёмкости, процедите. Принимайте по 15 мл трижды в день до еды. Начинайте лечение сразу после окончания месячных, через 3 недели сделайте перерыв на месяц.
- Залейте 250 мл кипятка 1 ст. л. корня красной щётки, томите на водяной бане четверть часа, процедите. Пейте по 15 мл перед едой на протяжении 40 дней, продолжите лечение после недельного перерыва. Красную щётку нельзя одновременно принимать с гормональными препаратами, растениями с фитогормонами.
- Смешайте по 1 ст. л. измельчённого свежего укропа и петрушки, залейте 1 л кипятка, томите на слабом огне четверть часа, перелейте в термос, оставьте на 24 часа, процедите. Лекарство можно принимать мужчинам и женщинам, оно эффективно при воспалительных процессах в органах мочеполовой системы.
При отсутствии проблем со здоровьем у обоих партнёров гарантировано можно забеременеть в течение 6-12 месяцев. Если не получается, главное, не зацикливаться на этом вопросе, отпустить ситуацию, стресс точно не способствует зачатию ребёнка. Даже у абсолютно здоровой женщины вероятность удачного оплодотворения яйцеклетки на пике овуляции составляет не более 20%.
Современные возможности лечения мужского бесплодия
Мужское бесплодие — это патологическое состояние спермы, при котором мужчина становится неспособен зачать ребенка независимо от возможности совершения полового акта.
Бесплодие в семьях составляет 15-20% всех браков. Брак считается бесплодным, если в семье в течение 1 года регулярной половой жизни супругов (без предохранения) не наступает беременности. Актуальность данной проблемы относительно семьи трудно переоценить, тем более что, каждый четвертый развод происходит по причине бесплодия мужа или жены. В связи с этим обследование семейной пары по поводу бесплодия должно быть обоюдным и комплексным: мужа обследует уролог-андролог, жену — гинеколог (по возможности гинеколог-репродуктолог). Немаловажным является тот факт, чтобы андролог и гинеколог были проинформированы относительно обследования и лечения обоих супругов. Надо заметить, что конечный результат терапии бесплодия в браке во многом зависит от обьективности обследования супругов и точности установленного диагноза, а также важнейшим звеном является совместная работа и личные контакты врачей-специалистов, участвующих в лечении.
Важнейшим фактором для определения мужского фактора при бесплодии в семейной паре является выбор времени начала обследования, наиболее обьективной схемы обследования мужчины и рациональных методов лечения при необходимости. Многие семейные пары начинают переживать уже после нескольких месяцев отсутствия беременности, и в таких ситуациях не стоит продолжать ожидать наступления беременности без обследования мужа. Обследование мужчины должны проводиться всякий раз, когда пациенты обращаются с основной жалобой на невозможность зачатия. Такое обследование должно быть неинвазивным и недорогим. Интересно отметить, что в половине случаев первичного бесплодия, когда обследовалась и лечилась только жена, в спермограмме у мужа обнаруживались патологические изменения, которые могли стать причиной инфертильности.
Фертильность или оплодотворяющая способность мужчины зависит от свойств его спермы, количества и качества содержащихся в ней сперматозоидов. Сперма, эякулят (еjасulаto- извержение) — представляет собой смесь секретов яичек и их придатков, а также придаточных желез полового тракта мужчин (семенных пузырьков, предстательной железы, желез Купера и Литтре), выделившаяся при половом сношении или мастурбации. Она мутная, белесоватая опалесцирующая с желтоватым оттенком вязкая масса, состоящая из семенной жидкости (плазмы) и сперматозоидов. В состав семенной жидкости эякулята входят секреты предстательной железы и семенных пузырьков, желез Купера и Литтре. Объем эякулята зависит от индивидуальных особенностей мужчины, частоты и регулярности половых сношений. В норме количество эякулята колеблется в пределах 1-6 мл. Семя здорового мужчины имеет щелочную реакцию; его рН колеблется в пределах от 7,0 до 7,6, благодаря чему обеспечиваются нормальная подвижность сперматозоидов, их выживаемость в кислой среде влагалища женщины, где рН составляет 4,5. Активная подвижность сперматозоидов, обусловленная щелочной реакцией спермы (рН которой примерно 7,5), помогает им достигнуть матки. Зрелый и морфологически нормальный сперматозоид двигается поступательно в прямолинейном направлении, благодаря чему и происходит его встреча с женской яйцеклеткой. В 1 мл эякулята у здорового мужчины содержится от 15 до 100 млн. сперматозоидов. В нормальной сперме обычно имеется 50% и более подвижных форм сперматозоидов, от 15 до 20% неподвижных их форм, 60% и более — зрелых форм сперматозоидов. В эякуляте наряду с нормальными сперматозоидами всегда имеются аномальные, морфологически измененные формы (примерно 15-20%). Также, в семенной жидкости содержатся различные биохимические вещества, нормальная концентрация которых обеспечивает жизнеспособность и движение сперматозоидов: белки, ряд аминокислот, остаточный азот, углеводы (глюкоза, фруктоза, инозит), органические кислоты, лимонная кислота, органические основания (спермин), ферменты (фосфатаза, гиалуронидаза). Значение некоторых из этих веществ для жизнеспособности сперматозоидов доказано однозначно и не подвергается сомнению. Например, фруктоза, вырабатывающаяся в семенных пузырьках, крайне необходима сперматозоидам в качестве энергетического субстрата для проявления их подвижности. Такое вещество, как лимонная кислота, синтезирующаяся в простате, способствует разжижению эякулята, активации фермента гиалуронидазы, которая, в свою очередь, способствует своевременному проникновению спермиев в зрелую яйцеклетку.
Этиология и патогенез
По современным представлениям в репродуктологии выделяют 4 формы мужского бесплодия.
- Секреторное бесплодие, связанное с заболеванием яичек
- Экскреторное бесплодие, не связанное с заболеванием яичек.
- Смешанная форма бесплодия — сочетание секреторной и экскреторной форм.
- Идиопатическое бесплодие — состояние, когда беременность не наступает при отсутствии заболеваний половой сферы.
Первичная секреторная патология яичек может быть обусловлена врожденными пороками развития половых органов (аномалии яичек, крипторхизм, варикоцеле, синдром Клайнфельтера, синдром Дель Кастильо), отдаленными последствиями оперативного лечения (грыжесечение, орхидопексия, операции при гидроцеле и др.), инфекционно-воспалительными заболеваниями (осложненное течение эпидемического паротита в виде орхита , эпидидимит, туберкулез и др.), нарушениями алиментарного фактора (недостаточное питание, голодание), воздействием ионизирующего излучения, профессиональных интоксикаций (ртутные, фосфорные, алкоголь, и др.). Вторичные поражения яичек тесно взаимосвязаны с патологическими изменениями в тех железах, которые находятся в тесных гормональных взаимоотношениях с яичками, гипофизе, надпочечниках, щитовидной железе.
Экскреторные варианты мужского бесплодия встречаются намного чаще, чем секреторные формы и, как правило, его причинами могут становится хронические воспалительные заболевания или пороки развития половых желез, придатков яичек и семявыносящих протоков (уретриты, простатиты, везикулиты, эпидидимиты, фуникулиты, деферентиты, кисты, опухоли, стриктуры, отдельные формы гипоспадии и др.). Смешанные (экскреторно-токсические) варианты бесплодия носят многолетний приобретенный характер и, как правило, их необходимо рассматривать в контексте патологических изменений спермы в следствии инфекционно-воспалительных заболеваний малого таза.
Лечение обязательно должно исходить из этиопатогенеза заболевания
Консервативное лечение бесплодия является нелегким и достаточно долгим процессом, требующим терпения не только от врача, но и от семейной пары. Общеукрепляющие принципы терапии включают устранение профессиональных вредностей, нормализацию ритма сна и отдыха, занятия спортом, рациональное питание, ограничение алкоголя. При лечении воспалительных заболеваний мужских половых органов необходимо учитывать, что для того, чтобы добиться санации и восстановления оплодотворяющей способности спермы — порою необходимы несколько месяцев беспрерывного лечения
Консервативная терапия экскреторного и смешанных (экскреторно-токсических) форм бесплодия более перспективна, чем его секреторные формы, и во многих клинических случаях, при условии адекватного и комплексного лечения приводит к положительному результату. Если доказано наличие сперматогенеза в яичках — процесс лечения начинается с устранения экскреторно-токсических причин. Лечение идиопатического бесплодия является самым трудоемким и долгим . Режим половой жизни при бесплодии имеет свои особенности: половая жизнь без презерватива возможны в течение 3-4х дней до, после и во время предполагаемой овуляции у жены; в остальное время — использование только презерватива во избежание контакта кожи и слизистых половых органов жены со спермой мужа. При лечении верифицированного гипогонадизма часто обоснованным является применение гормонов типа гонадотропинов. С целью компенсации гипофункции передней доли гипофиза назначают препараты ФСГ (фолликулостимулирующий гормон). При недостаточности ФСГ назначают сывороточный гонадотропин и его аналоги, нередко в комбинации с препаратами тестостерона и витаминов. Если верифицирована недостаточность, назначают препараты ХГЧ, который по своему биологическому действию близок к ЛГ (лютеинизирующему гормону аденогипофиза). Его дают в течение 1,5-2 мес, проводя при необходимости (строго по показаниям) 2-4 курса стимуляции в год. При первичном гипогонадизме вследствие врожденного заболевания яичек (синдром Клайнфелтера, Дель Кастильо и др.) прогноз неблагоприятный, в таких случаях супружеским парам рекомендуется подумать о усыновлении ребенка. При безуспешности консервативной терапии или абсолютных показаниях со стороны одного из супругов нередко ставится вопрос о необходимости применения методик ВРТ.
Профилактические меры патоспермии требует проведения обширной санитарно-просветительной работы со стороны педиатров, детских урологов-андрологов, родителей. Основной мерой профилактики является раннее выявление и своевременное лечение расстройств и заболеваний половой сферы. Хирурги-урологи, выполняющие операции в пахово-мошоночной области должны помнить об отрицательном действии на сперматогенез нарушенного кровоснабжения яичек, поэтому такие операции должны выполняться строго по показаниям и максимально неинвазивно по отношению к сосудисто-нервным пучкам, имеющих отношение к яичкам. Адекватная терапия в детском и юношеском возрасте таких инфекционных заболеваний как: эпидемический паротит, токсоплазмоз, бруцеллёз и др. — является физиологической гарантией сохранения и функционирования сперматогенного эпителия яичек в репродуктивном возрасте.
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ МУЖСКОГО БЕСПЛОДИЯ
- Cекреторная форма
- Экскреторно-токсическая
- Сочетанное (секреторная + экскреторно-токсический вариант) или смешанное
Cекреторная форма
Наиболее трудным и сложным для лечения является секреторная форма мужского бесплодия, в основе которого лежат различные формы гипогонадизма.Среди них первичный (гипергонадотропный) гипогонадизм составляет 97-98%, и только 2-3% — вторичный (гипогонадотропный) гипогонадизм. В целом, истинно секреторные нарушения сперматогенеза составляют около 10 % в структуре мужского бесплодия.
Эффективность и прогноз лечения секреторной формы полностью зависит от исходного состояния сперматогенного эпителия яичек к началу лечения.
- Полностью бесперспективными в плане восстановления фертильности являются врождённые, генетически детерминированные формы первичного гипогонадизма (синдром Клайнфельтера, синдром Дель Кастильо, синдром анорхизма, патология полового аппарата, связанная с нарушением половой дифференцировки).
- Прогностически благоприятными в плане восстановления репродуктивного потенциала являются приобретённые первичные формы гипогонадизма. Приобретённые до пубертатного периода ( вследствии травмы яичек, лучевой терапии, перенесенного орхита или эпидидимита и др.) такие формы гипогонадизма клинически протекают с тяжёлыми изменениями спермограммы вплоть до азооспермии или олигозооспермии IV степени. В дальнейшем, при условии сохраненного потенциала сперматогенного эпителия, при адекватной гормонотерапии и обязательном динамическом наблюдении функции яичек — у части пациентов возможно получить увеличение количества сперматозоидов. Улучшение количественных параметров спермограммы при этом наблюдается лишь в 20-25% случаев, отсутствие положительных сдвигов нередко наблюдается при олигозооспермии III-IV степени. Консервативное лечение при первичном гипогонадизме должно проводиться 2-3-х месячными курсами с интервалами, не более года.
Вторичный гипогонадизм встречается намного реже первичного и отдельные его формы, как врождённые (врождённый пангипопитуитаризм, гипофизарный нанизм), так и приобретённые, клинически протекают с такой тяжёлой общесоматической и неврологической симптоматикой, что пациенты менее всего озабочены проблемой возможного бесплодия. Заместительная терапия гонадотропными гормонами является патогенетической и, нередко, дает определенные положительные изменения в спермограмме в большинстве случаев.
Низкая эффективность консервативного лечения секреторного мужского бесплодия объясняется изолированностью, замкнутостью половых желез, как автономной саморегулирующейся системы. Окончательное формирование половых желез, их созревание и функционирование достигается к 16-18 годам. Именно поэтому фармакологическое или иное вмешательство в эту систему у взрослого мужчины (проводимое даже под скрупулезным клинико-лабораторным контролем) зачастую не даёт положительных результатов. Воздействию извне препятствует наличие гематотестикулярного барьера в яичках, который завершает своё развитие к 13-14 годам и полностью изолирует сперматоциты от внешних неблагоприятных влияний. До формирования гематестикулярного барьера, то есть до 13-14 лет — сперматогенный эпителий беззащитен и чувствителен к любому вредному внешнему воздействию и способен дегенерировать. Это и является причиной возникновения необратимых патоморфологических изменений в яичках при воздействии вредных влияний в эмбриогенезе или допубертатном периоде.
Этим объясняется и низкая эффективность консервативного лечения секреторного бесплодия у взрослого. Таким образом, возрастает необходимость своевременной его профилактики в детском возрасте (препубертатном возрасте).
Экскреторно-токсическая
Наиболее перспективной формой для лечения является экскреторно-токсическое и смешанная формы мужского бесплодия в начальных фазах развития, когда нарушается в основном подвижность и морфология сперматозоидов, и нередко имеются клинико-лабораторные признаки воспалительного фона в предстательной и других придаточных железах. Эффективность консервативных методов лечения варьируется от 50 до 70% клинических случаев. При многолетнем вялотекущем воспалении простаты (и/или семенных пузырьков), значительно ухудшающим морфологию и подвижность сперматозоидов подключается спровоцированная патологией простаты гипоандрогения, ведущая к постепенному нарастанию олигозооспермии, вплоть до самых тяжелых количественных изменений. Гонадостатная система яички-простата-семенные пузырьки функционируют единым физиологическим механизмом и при функциональных нарушениях одного из звеньев — последовательно начинает угнетаться функциональная активность и других органов. Таким образом, при длительной или нелеченной патологии придаточных половых желез, обеспечивающих оплодотворяющую способность эякулята — с течением времени в яичках снижается синтез, освоение и нормальный метаболизм мужского полового гормона.
Основополагающими принципами лечения инфекционно-токсической (экскреторное) формы бесплодия является последовательная этапность терапии:
- 1 этап — комплексное противовоспалительное лечение, включающее этиопатогенетическую и специфическую терапию, направленную на восстановление трофики и полноценного функционирования придаточных половых желез.
- 2 этап — стимуляция подвижности сперматозоидов с помощью витаминов, незаменимых аминокислот, биостимуляторов, ферментов, улучшающих обменно-энергетические процессы в половых железах. При наличии гипоандрогении — не исключено проведение курса стимуляции гонадотропинами с целью коррекции.
- 3 этап — с учетом широкого распространения в настоящее время урогенитальных вирусных инфекций, таких как цитомегаловирусная инфекция, вирус простого герпеса I и II типа — необходимо проведение адекватного противовирусного курса. Эти вирусные инфекции способны передаваться половым путем. В спермиологии есть термин — вирусное инфицирование сперматозоидов. Влияние мочеполовых вирусов на оплодотворяющую способность спермы до сих пор дискутируется, однако, надо заметить, что ЦМВ и ВПГ I и II типа способны пожизненно персистировать в ткани яичка, и окончательно их роль с точки зрения возможных репродуктологических проблем не выяснена до сих пор.
Сочетанное (секреторная + экскреторно-токсический вариант) или смешанное
Почти в 30-40% случаев мужского бесплодия имеет место сочетанное (смешанная форма) бесплодие, при котором патогенез гипогонадизации и патоспермии обусловлен морфологическими изменениями яичек (врождённого или приобретённого генеза), а с другой стороны — следствием длительнотекущего воспаления придаточных половых желез (приобретённый метаболический гипогонадизм).
В случае, если в клинической картине сочетанного бесплодия преобладают секреторные нарушения, то наряду с комплексной противовоспалительной терапией назначается стимуляция сперматогенеза (витамин Е, биостимуляторы, в дальнейшем гормонотерапия). В тех случаях сочетанного бесплодия где преобладает инфекционно-токсический (экскреторный) компонент — гормонотерапия целесообразна (при необходимости) лишь после проведения адекватной комплексной противовоспалительной терапии.
Гормонотерапия может использоваться только с целью коррекции уже имеющейся доказанной андрогенной недостаточности или для поддержания сексуальной функции в случае её нарушения. Семейная пара, состоящая в таком бесплодном браке, обязательно нуждается в психотерапевтической подготовке к искусственному оплодотворению супруги (при наличии способности к зачатию) спермой донора. При абсолютной неспособности супруги к зачатию следует рекомендовать усыновление ребёнка.
ИНФЕКЦИОННО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА В МУЖСКОМ БЕСПЛОДИИ
Адекватное лечение хронических воспалительных заболеваний мочеполового тракта у мужчин всегда было достаточно непростой и сложной задачей в консервативной урологии и андрологии. В последнее десятилетие наблюдается рост воспалительных заболеваний органов малого таза (уретрит, простатит, везикулит, простатовезикулит, фуникулит, эпидидимит), которые, согласно статистическим данным, являются наиболее частой причиной мужского фактора бесплодия. Если учитывать относительно небольшое количество встречающихся у мужчин истинно секреторных (врожденных) форм мужского бесплодия по отношению к приобретенным нарушениям фертильности в виде олиго- и патоспермии, то становится ясно, что главенствующую роль в снижении репродуктивного потенциала мужчин играют приобретенные хронические воспалительные заболевания малого таза. Необходимо добавить, что внешние факторы среды (экология, курение и т.д.) как серьезные причины воспалительных заболеваний малого таза несостоятельны и в исключительных случаях способны повлиять на фертильность.
Хронический вялотекущий воспалительный процесс в половых органах способствует нарушению в них кровообращения и в последующем, нарушению их функции. В дальнейшем, в течении нескольких лет реализуется каскад патофизиологических механизмов, приводящих к нарушению синтеза и освоения тестостерона и эстрогенов, дискоординации нейроэндокринных механизмов саморегуляции придаточных половых желез, прогрессированию аутоиммунных процессов и фибросклеротических изменений в тканях, нарушению процессов синтеза ряда биологически активных веществ , что в постепенном итоге приводит к:
- разнобразным формам нарушения оплодотворяющей способности сперматозоидов, например, к нарушению капацитации и акросомальной реакции. Даже при нормозооспермии, но при наличии признаков воспаления в спермограмме мужчину нельзя считать полностью фертильным.
- возникновению патоспермии, которая наблюдается у большинства пациентов.
- нарушению физико-химических свойств семенной жидкости: изменяется рН, снижается активность протеолитических ферментов, отвечающих за разжижение спермы, уменьшается концентрация лимонной кислоты, фруктозы, лизоцима, ионов цинка.
- наличие микрофлоры и бактериальных токсинов в секретах половых желез (с последующим попаданием их в сперму), приводит к агглютинации сперматозоидов.
- поражению гематотестикулярного барьера и развитию антиспермального иммунитета.
В настоящее время при определении этиологического фактора воспалительной патологии урогенитального тракта акцент делается на выявление инфекций, передающихся половым путем (бактерии, вирусы). Надо заметить, что в результате повсеместного и бесконтрольного применения антибиотиков, в том числе и в пищевых продуктах – микроорганизмы значительно сумели видоизмениться и эволюционировать в условиях мочеполовой системы макроорганизма, и зачастую, современные и чувствительные методики выявления персистирующих ИППП не дают желаемого результата в виде лабораторной идентификации возбудителя.
Существует, однако и ряд других, не менее важных, этиологических факторов в патогенезе воспалительных заболеваний малого таза, приводящих к снижению репродуктивной функции.
Инфекционный воспалительный процесс в урогенитальном тракте возникает по двум механизмам
- В первом случае патогенная ИППП вызывает клинически и лабораторно выявляемый острый уретрит, который в дальнейшем приводит к возникновению восходящего воспалительного процесса. Этиопатогенетическая роль инфекции в данном случае бесспорна: при исследовании уретрального отделяемого, секрета предстательной железы, семенной жидкости выявляется лейкоцитоз и наличие ИППП; первично воспалительный процесс начинается с клинической картины уретрита.
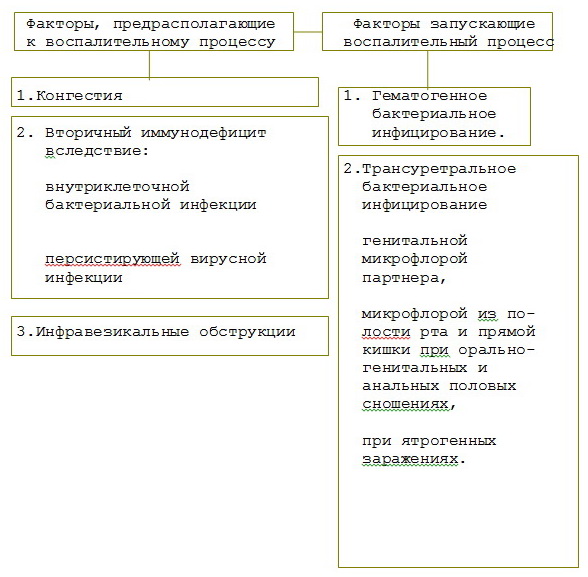
- Второй механизм более сложный. Возникновению инфекционного воспалительного процесса в урогенитальном тракте предшествуют определенные предрасполагающие факторы.
Выделим несколько основных групп:
- К первой группе факторов относятся сосудистые и морфофункциональные изменения в тазовых органах, которые возникают вследствие застойных явлений в органах малого таза, нерегулярной половой жизни.
- Инфравезикальная обструкция также является предрасполагающей причиной инфекционного воспаления. Возникает ретроградный ток мочи в протоки и ацинусы предстательной железы во время мочеиспускания вследствие повышения внутриуретрального давления. Это может привести к инфицированию предстательной железы микрофлорой из вышележащих мочевых путей.
- Важнейшей предрасполагающей причиной воспалительного процесса урогенитального тракта является вторичный иммунодефицит, который развивается на фоне вялотекущей бактериальной внутриклеточной инфекции (хламидии, микоплазмы, уреаплазмы) и вирусной инфекции ( генитальный герпес, цитомегаловирус ). Инфицирование урогенитального тракта данными инфекциями приводит к характерному нарушению фагоцитарной активности, снижению иммуноглобулинов класса А, увеличении иммуноглобулинов класса G; нарушению Т хелперного взаимодействия, а также определенные морфофункциональные изменения в тазовых органах открывают путь к инфицированию урогенитального тракта условно-патогенной бактериальной микрофлорой.
При развитии инфекционного процесса в мочеполовом тракте по данному механизму отсутствует какая-либо клиническая картина уретрита, в соскобах из уретры будет значимо реже выявляться ИППП, однако у пациентов будет присутствовать клинически и лабораторно верифицируемый воспалительный процесс в простато-везикулярном комплексе или в органах мошонки.
При наличии вышеуказанных предрасполагающих факторов инфицирование урогенитального тракта условно-патогенной и банальной бактериальной микрофлорой принципиально возможно двумя путями: уретральным и гематогенным.
Гематогенным путем инфицирование чаще всего происходит из очагов ЛОР-патологии, при заболеваниях прямой кишки с хроническими запорами, геморрое. Инфицирование по данному пути чаще всего происходит тогда, когда в половых органах уже имеются значимые структурные изменения ( конгестия, кальцинаты, ДГПЖ ).
Более значим трансуретральный путь инфицирования вторичной бактериальной микрофлорой.
Следует выделить 2 основных источника бактериального инфицирования.
- Широкое распространение бактериального вагиноза у женщин. Зачастую, у женщин, обследованных по поводу воспалительных заболеваний половых органов, в 25% случаев выявляется бактериальный вагиноз. Причиной бактериального вагиноза является мелкая условно-патогенная палочковая флора, которая нередко приводит к инфицированию урогенитального тракта мужчин. Причиной бактериального вагиноза являются вялотекущие бактериальные и персистирующие вирусные инфекции, гормональные нарушения и другие причины, вызывающие вторичный иммунодефицит.
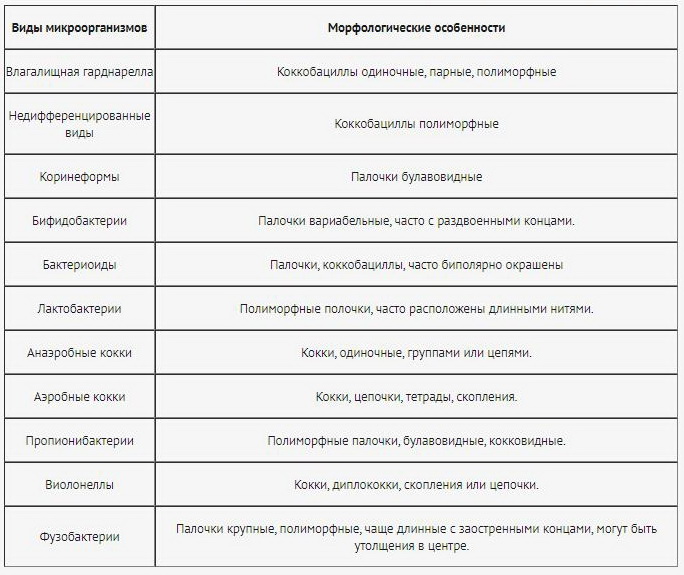
- 2. Распространенность оральногенитальных и анальных половых сношений также является источником инфицирования урогенитального тракта мужчин. В первом случае инфицирование происходит преимущественно стрептококковой или стафилококковой микрофлорой, во втором случае — Гр- палочковой флорой (протей, клебсиелла, кишечная палочка и т.д.)
Лечение этих заболеваний будет только в том случае успешным и окончательным, если реализуется комплексный подход, который базируется на знании этиопатогенетических механизмов воспаления, иммунореактивности на данный воспалительный процесс и функциональных изменениях в половых органах.
Акопян Нерсес Григорьевич.
Уролог, андролог, сексопатолог, кандидат медицинских наук.
Источник https://medart-clinic.ru/statii/poleznye-rekomendatsii-semeynoy-pare-planiruyushchey-zhelannuyu-beremennost
Источник https://karpov-clinic.ru/articles/ginekologiya/10067-kak-bystree-zaberemenet-esli-ne-poluchaetsya-7.html
Источник https://drakner.ru/clinic/articles/sovremennye-vozmozhnosti-lecheniya-muzhskogo-besplodiya/