Острый аппендицит
Острый аппендицит – острое неспецифическое воспаление червеобразного отростка.
Название протокола: Острый аппендицит
Коды МКБ-10:
| Код | Название |
| K35 K35.0 K35.1 K35.9 K36 K37 K38 K38.0 K38.1 K38.2 K38.3 K38.8 K38.9 | Острый аппендицит Острый аппендицит с генерализованным перитонитом Острый аппендицит с перитонеальным абсцессом Острый аппендицит неуточненный Другие формы аппендицита Аппендицит неуточненный Другие болезни аппендикса Гиперплазия аппендикса Аппендикулярные камни Дивертикул аппендикса Свищ аппендикса Другие уточненные болезни аппендикса Болезнь аппендикса неуточненная |
Дата разработки протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
(Nonoperative treatment) лечение без операции
Пользователи протокола: хирурги, врачи и фельдшеры скорой медицинской помощи, акушер-гинекологи, урологи, врачи общей практики, терапевты, инфекционисты, урологи, анестезиологи-реаниматологи, фельдшеры.
Категория пациентов: взрослые, беременные.
Для оценки уровня доказательности и класса рекомендаций по актуальным вопросам диагностики и лечения острого аппендицита членами Консенсусной конференции (The 3rd World Congress of the WSES, Jerusalem, Israel, 2015) и членами Совета WSES использовалась Оксфордская система оценки достоверности доказательств и убедительности рекомендаций 2011 года (Оxford Сentre for Evidence-Based Medicine 2011 Levels of Evidence) [1, 2].

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
- катаральный (простой, поверхностный)
- флегмонозный
- эмпиема червеобразного отростка
- гангренозный
- перфорация
- аппендикулярный инфильтрат (дооперационное выявление)
- аппендикулярный инфильтрат (интраоперационное выявление):
- периаппендикулярный абсцесс (дооперационное выявление)
- периаппендикулярный абсцесс(интраоперационное выявление)
- перитонит
- забрюшинная флегмона
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
- боль в правом нижнем квадранте живота (в правой подвздошной области) при типичном расположении червеобразного отростка;
- тошнота, 1-2 кратная рвота в начале заболевания;
- анорексия;
- сухость во рту.
- боль появляется внезапно, начинается в эпигастрии (сипмтом Кохера-Волковича) или в параумбиликальной области (симптом Кюммеля), через 2-3 часа перемещается и локализуется в правом нижнем квадранте живота (правой подвздошной области) при типичном расположении червеобразного отростка.
- болезненность,
- локальное защитное напряжение мышц (локальный мышечный дефанс),
- гиперестезия.
- Симптом Ровзинга (патогномоничный симптом) – левой рукой через брюшную стенку сигмовидную кишку прижимают к крылу подвздошной кости, перекрывая просвет; правой рукой производят толчкообразные движения в проекции нисходящей ободочной кишки, при этом боль возникает в правой подвздошной области.
- Триада Дьелафуа – локальный болевой синдром, мышечное напряжение и гиперестезия в правом нижнем квадранте живота.
- Симптом Ситковского – усиление боли в положении больного на левом боку (более характерен для повторных приступов аппендицита).
- Симптом Бартомье-Михельсона – усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку (отросток становится более доступным пальпации).
- Симптом Раздольского – при симметричной сравнительной перкуссии правой и левой подвздошной области отмечается гиперестезия справа.
- Симптом Воскресенского (симптом «рубашки» или «скольжения») – через рубашку производят скользящее движение от реберной дуги до паховой связки и обратно слева и справа, при этом отмечается гиперестезия, значительное усиление болезненности справа.
- Симптом Коупа — в положении больного на спине согнутая в коленном суставе правая нижняя конечность ротируется кнаружи — вследствие напряжения внутренней запирательной мышцы появляется боль в глубине таза справа и над лоном. Симптом Коупа может быть положительным и при гинекологических заболеваниях.
- Симптом Образцова – в положении лежа поднимают вытянутую правую ногу больного и просят медленно ее опустить, при этом больной ощущает глубокую боль в поясничной области справа из-за болезненного напряжения подвздошно-поясничной мышцы. Симптом Образцова характерен для ретроцекального, ретроперитонеального аппендицита.
- Симптом Тараненко-Богдановой (аппендицит у беременных) – ослабление боли в правой подвздошной области в положении на левом боку и усиление боли в положении на правом боку из-за давления беременной матки на воспаленный отросток.
- Симптом Щеткина-Блюмберга — ладонной поверхностью 2-4 пальцев руки плавно надавливают на переднюю брюшную стенку, задерживают в этом положении руку в течение нескольких секунд, после чего отдергивает руку, при этом больной отмечает резкое усиление боли.
- Симптом Кулленкампфа (симптом раздражения тазовой брюшины) – при ректальном и вагинальном исследовании определяется резкая болезненность в проекции дугласова пространства.
При атипичном расположении аппендикса (восходящем, медиальном, тазовом, ретроцекальном или ретроперитонеальном, левостороннем) болевой синдром имеет соответствующую локализацию, при этом характерное для типичного расположения отростка мышечное напряжение в правом нижнем квадранте отсутствует.
При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, часто сопровождается повторной рвотой вследствие раздражения двенадцатиперстной кишки.
При медиальном расположении отросток располагается близко к корню брыжейки тонкой кишки, боль локализуется медиально, в области пупка, сопровождается многократной рвотой вследствие рефлекторного раздражения корня брыжейки.
При тазовом расположении боль локализуется внизу живота, над лоном, в правой паховой области, симулирует гинекологические заболевания, нередко возникают частые позывы на стул, жидкий стул, частое болезненное мочеиспускание, живот остается мягким, определяется симптом Коупа. При подозрении на тазовый аппендицит показано вагинальное и ректальное исследование, которое выявляет болезненность в дугласовом пространстве, наличие выпота, инфильтрата, гинекологической патологии.
При ретроцекальном или ретроперитонеальном расположении боль в правой подвздошной области не отчетливая, отсутствуют гиперестезия, мышечный дефанс и симптом Щеткина-Блюмберга на передней брюшной стенке, определяется симптом Образцова вследствие раздражения подвздошно-поясничной мышцы, при близости мочеточника могут быть дизурические явления.
Левостороннее расположение червеобразного отростка наблюдается крайне редко: при обратном расположении внутренних органов или при мобильной слепой кишке с длинной брыжейкой. Все местные признаки аппендицита обнаруживаются в левой подвздошной области.
- при катаральном аппендиците общее состояние не страдает, симптомы раздражения брюшины отсутствуют;
- при эмпиеме червеобразного отростка симптомов перемещения боли (Кохера-Волковича, Кюммеля) не наблюдается, боль локализованная, носит пульсирующий характер, сопровождается ознобом с повышением температуры до 38-39 0 С, локальный мышечный дефанс и другие симптомы раздражения брюшины часто отсутствуют;
- при гангренозном аппендиците температура тела может быть нормальной или субнормальной (ниже 36 0 С), не соответствует уровню тахикардии — больше 100 ударов в минуту («токсические ножницы»), интенсивность болевого синдрома значительно снижается, более выражены симптомы раздражения брюшины;
- при перфоративном аппендиците момент прободения проявляется резкой болью на фоне снижения интенсивности боли вследствие гангрены отростка, появляются симптомы раздражения брюшины, признаки эндогенной интоксикации;
- при остром аппендиците у беременных сложности в диагностике обусловлены невыраженностью болевого синдрома, наличием тошноты, рвоты, периодической боли внизу живота у женщин при обычном течении беременности; характерно перемещение боли (симптомы Кохера-Волковича, Кюммеля), локализация боли во второй половине беременности выше типичной проекции, при этом отмечается ее усиление в положении на правом боку (Тараненко-Богдановой), локальное мышечное напряжение выражено слабо, особенно при поздних сроках беременности (из-за растяжения передней брюшной стенки, а также локализации слепой кишки с отростком позади увеличенной матки);
- у лиц пожилого и старческого возраста на фоне атеросклероза или тромбоза аппендикулярной артерии развивается первично-гангренозный аппендицит, который начинается с резкой локальной боли, которая позже стихает, локальный мышечный дефанс не отчетливый вследствие возрастной релаксации мышц, однако симптом Щеткина-Блюмберга выражен.
Периаппендикулярный абсцесс – это исход аппендикулярного инфильтрата: в процессе наблюдения в стационаре у больного вновь появляются боли в проекции аппендикулярного инфильтрата, развивается системная воспалительная реакция (повышение температуры, тахикардия, нарастание уровня лейкоцитов), УЗИ выявляет округлое полостное образование с гипо- или анэхогенным содержимым и пиогенной капсулой.
При перитоните без явлений сепсиса определяется боль в животе, выраженная тахикардия, мышечное напряжение, положительные симптомы раздражения брюшины.
- температура тела выше ≥ 38С или ≤ 36С,
- тахикардия ≥ 90/мин, тахипное > 20/мин,
- лейкоциты > 12 х10 9 /л или < 4 х 10 9 /л или наличие >10% незрелых форм).
- гипотензия (САД < 90 мм рт. ст. или ДАД < 40 мм рт. ст.),
- гипоперфузия (острое изменение психического статуса, олигоурия, гиперлактатацидемия).
Диагностическая эффективность клинической системы оценки Альварадо) по рекомендациям WSES, World Journal of Emergency Surgery, 2016 [5]:
1. Клиническая система оценки Альварадо, основанная на физикальном исследовании и лабораторных параметрах достаточно эффективна для исключения острого аппендицита: при сумме баллов менее 5 (0-4) аппендицит маловероятен (УД 1) [5].
2. Клиническая система оценки Альварадо недостаточно специфична для диагностики острого аппендицита (УД 1) [5].
3. Идеальной, клинически применимой диагностической системы оценки с высокой чувствительностью и специфичностью на сегодняшний день нет (УД 1 КР В) [5].
Шкала Альварадо
| ПРИЗНАКИ | Баллы |
| Боль в правой подвздошной области | 2 |
| Тошнота или рвота | 1 |
| Анорексия | 1 |
| Миграция боли из эпигастральной или параумбиликальной области в правую подвздошную область | 1 |
| Локальное мышечное напряжение в правой подвздошной области | 1 |
| Повышение температуры > 37,5° C | 1 |
| Лейкоцитоз > 10х10 9 /л | 2 |
| Сдвиг лейкоцитарной формулы влево (нейтрофилов > 75%) | 1 |
| Всего | 10 |
| 0-4 балла | острый аппендицит маловероятен |
| 5-6 баллов | двусмысленная оценка (нельзя исключить) |
| 7-8 баллов | острый аппендицит вероятен |
| 9-10 баллов | Высокая вероятность острого аппендицита |
- общий анализ крови: лейкоцитоз;
- общий анализ мочи;
- время свертывания, длительность кровотечения;
- микрореакция;
- анализ крови на ВИЧ;
- группа крови и RH- фактор;
- ОАК с развернутой лейкоформулой: сдвиг лейкоформулы влево;
- биохимический анализ крови по показаниям (АЛТ, АСТ, мочевина, креатинин, билирубин, глюкоза, общий белок): при осложнении перитонитом повышение уровня мочевины, креатинина;
- С-реактивный белок: повышение концентрации С-реактивного белка (0-49 мг/л или ≥ 50 мг/л) [5];
- коагулограмма 1 (протромбиновое время, фибриноген, АЧТВ, МНО) : коагулопатия (при осложнении абдоминальным сепсисом);
- электролиты;
- КЩС;
- определение уровня Д-димеров (для дифференциальной диагностики);
- определение уровня лактата сыворотки: лактоацидоз (при осложнении абдоминальным сепсисом);
- прокальцитониновый тест в плазме крови (количественный иммунолюминометрический метод или полуколичественный иммунохроматографический экспресс-метод): повышение уровня прокальцитонина (при осложнении абдоминальным сепсисом);
- определение почасового диуреза;
- определение ЦВД;
- определение уровня внутрибрюшного давления.
- бактериологическое исследование перитонеального экссудата, содержимого полости периаппендикулярного абсцесса;
- гистологическое исследование червеобразного отростка.
- УЗИ брюшной полости (УД 2 КР В) [5]: диаметр отростка 6-7 мм, несокращаемый, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса, наличие свободной жидкости в брюшной полости;
- диагностическая лапароскопия (УД 2 КР В) [5]: визуализация воспаленного червеобразного отростка, фибрина, выпота в правой подвздошной области, брюшной полости;
- КТ строго по показаниям для дифференциальной диагностики — при наличии КТ в лечебном учреждении, стабильной гемодинамике больного (УД 1 КР А) [5] (противопоказано беременным и детям до 18 лет!): диаметр отростка 6-7 мм, стенка утолщена, просвет несокращаемый, аппендиколиты, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса;
- МRT по показаниям для дифференциальной диагностики — при наличии МRT в лечебном учреждении, стабильной гемодинамике больного (альтернатива КТ для беременных и детей до 18 лет) (УД 2 КР В) [5]: диаметр отростка 6-7 мм, стенка утолщена, просвет несокращаемый, аппендиколиты, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса;
- ЭКГ, консультация терапевта;
- обзорная рентгенография грудной клетки;
- обзорная рентгенография органов брюшной полости: для дифференциальной диагностики с перфоративной гастродуоденальной язвой;
- ЭФГДС: для дифференциальной диагностики с заболеваниями желудка.
- консультация терапевта для исключения сопутствующей патологии;
- консультация уролога, гинеколога и других узких специалистов – по показаниям для дифференциальной диагностики.
1. Сбор жалоб, анамнеза заболевания и жизни
2. Физикальное исследование (осмотр, пальпация, перкуссия, аускультация, определение показателей гемодинамики – ЧСС, АД, ректальное исследование):
1) Оценка состояния, выявление признаков системной воспалительной реакции, эндотоксикоза, нарушения гемодинамики.
2) Выявление физикальных признаков острого аппендицита.
3) Выявление физикальных признаков перитонита.
Дифференциальный диагноз
- Боль в эпигастрии
- Боль в правом нижнем квадранте живота
- Физикальное обследование
- Инструмен-тальное исследование (ЭФГДС, обзорная рентгенография органов брюшной полости)
- «Кинжальная»
- Язвенный анамнез
- Доскообраз-ное напряжение мышц передней брюшной стенки
- ЭФГДС: наличие язвенного дефекта с перфоративным отверстием
- Обзорная рентгенография органов брюшной полости: наличие рентгенологического признака перфорации полого органа – пневмоперито-неума
- Боль в правом нижнем квадранте живота
- Физикальное обследование
- Инструмен-тальное исследование (УЗИ брюшной полости, обзорная рентгенография органов брюшной полости, экскреторная урография)
- Лабораторное исследование
- Боль острая, приступо-образная
- Наличие дизурических явлений
- Отсутствие
- УЗИ: расширение почечной лоханки, увеличение размеров правой почки, конкременты в мочеточнике
- Обзорная рентгенография, урография: конкременты в правом мочеточнике
- В ОАМ: макро-или микрогематурия
- Боль в правой пояснично-подвздошной области живота или в мезо-
- гастрии
- Может
- Физикальное обследование
- Инструмен-тальное исследование (УЗИ брюшной полости, обзорная рентгенография органов брюшной полости, экскреторная урография)
- Лабораторное исследование
- Боль начинается подостро, тупая, распирающая
- Высокая температура (до 39 0 С и выше) через 1-2 дня после появления боли
- В анамнезе МКБ, беременность, пиелонефрит, аденома простаты
- Отсутствие мышечного дефанса,
- УЗИ: пиелэктазия, возможно наличие конкремента в мочеточнике
- Обзорная рентгенография, урография: пиелэктазия, возможно наличие конкремента в мочеточнике
- В ОАМ: пиурия
- Боль в правом подреберье (возможна при высоком расположении отростка)
- Физикальное обследование
- Инструментальное исследование (УЗИ брюшной полости)
- Боль приступообраз-ная
- Многократная рвота
- Боль связана с приемом жирной, жареной пищи
- При пальпации определяется увеличенный, напряженный, болезненный желчный пузырь
- УЗИ: признаки острого холецистита
- Боль в эпигас-трии
- Физикальное обследование
- Лабораторное исследование
- Многократная рвота
- Многократный жидкий стул со слизью
- В анамнезе пищевой провоцирующий фактор
- Отсутствие локальной болезненности, мышечного напряжения, гиперестезии,
- Усиленная перистальтика
- Боль в правой подвздошно-паховой области, гипогастрии
- Физикальное обследование
- Инструмен-тальное исследование (УЗИ брюшной полости)
- Дизурические явления
- Вздутие живота
- Патологичес-кие выделения из половых путей
- В анамнезе половой акт во время менструации
- Случайные половые контакты
- На зеркалах: воспалительный эндоцервицит, серозные или гнойные выделения
- При бимануальном исследовании: придатки четко не определяются, болезненные, отечные, тестоватой консистенции, при хроническом процессе — тяжистость в области придатков;
- УЗИ: наличие жидкости в позадиматочном пространстве, наличие жидкости в маточных трубах, утолщение стенок маточных труб
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Аминофиллин (Aminophylline) |
| Водорода пероксид (Hydrogen peroxide) |
| Гентамицин (Gentamicin) |
| Гепарин (Heparin) |
| Гидрокортизон (Hydrocortisone) |
| Декстроза (Dextrose) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Левофлоксацин (Levofloxacin) |
| Метоклопрамид (Metoclopramide) |
| Метронидазол (Metronidazole) |
| Морфин (Morphine) |
| Натрия хлорид (Sodium chloride) |
| Неостигмина метилсульфат (Neostigmine methylsulfate) |
| Омепразол (Omeprazole) |
| Плазма свежезамороженная |
| Повидон — йод (Povidone — iodine) |
| Преднизолон (Prednisolone) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Фамотидин (Famotidine) |
| Флуконазол (Fluconazole) |
| Фуросемид (Furosemide) |
| Хлоргексидин (Chlorhexidine) |
| Цефепим (Cefepime) |
| Цефоперазон (Cefoperazone) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эпинефрин (Epinephrine) |
| Эпинефрин (Epinephrine) |
| Эритроцитная взвесь лейкофильтрованная |
| Этамзилат (Etamsylate) |
| Этанол (Ethanol) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ:
Острый аппендицит, а также предположение/сомнение в диагнозе «острый аппендицит» являются основанием для немедленного вызова скорой неотложной помощи и направления больного в профильный хирургический стационар без лабораторных и инструментальных исследований в поликлинике.
На догоспитальном этапе запрещается вводить обезболивающие препараты, применять ванны, тепло, холод.
При нестабильной гемодинамике (деструктивный аппендицит, осложненный перитонитом, абдоминальным сепсисом, септическим шоком) лечебные мероприятия, направленные на стабилизацию гемодинамики начинаются врачами поликлиники до прибытия «скорой помощи», продолжаются бригадой «скорой помощи» по пути следования в хирургический стационар.
Немедикаментозное лечение: нет
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ приме-нения | Уровень доказа-тельности |
| Растворы для инфузий | Натрия хлорид | Раствор для инфузии 0,9% 200,0 мл, 400,0 мл | в/в | А |
| Растворы для инфузий | Декстроза | Раствор для инфузии 5%, 10% 200,0 мл, 400,0 мл | в/в | А |
| Глюкокортикостероиды | Гидрокортизон | Раствор для инъекции 125-250 мг | в/в капельно или струйно | В |
| Глюкокортикостероиды | Преднизолон 60-120 мг | Раствор для инъекции 60-120 мг | в/в капельно или струйно | В |
| Альфа и бета адреномиметик | Эпинефрин | Раствор для инъекции 0,18% -1 мл | в/в. п/к, в/м в/в медленно по 0,5 мл в 20 мл 40% раствора глюкозы | В |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения): нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение: направление в стационар.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения в поликлинике: своевременность направления в стационар.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
1) Острый аппендицит является показанием к экстренной операции.
Противопоказания к операции:
— установленный до операции аппендикулярный инфильтрат;
— септический шок (показана предоперационная подготовка в течение 2 часов).
Противопоказания к аппендэктомии, установленные интраоперационно:
— плотный неразделимый инфильтрат, выявленный интраоперационно.
2) При аппендикулярном инфильтрате, выявленном до операции, показано консервативное лечение.
3) При рыхлом аппендикулярном инфильтрате, выявленном интраоперационно, показано тупое разделение инфильтрата и аппендэктомия.
4) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном до операции, показано:
— перкутанное дренирование полости абсцесса (при наличии технических и кадровых ресурсов) (УД 2 КР В) [5];
— вскрытие и дренирование абсцесса, по возможности, внебрюшинным доступом (при отсутствии технических и кадровых ресурсов для перкутанного дренирования полости абсцесса) (УД 2 КР В) [5].
5) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном интраоперационно, показано вскрытие и дренирование полости абсцесса.
6) В сомнительных случаях (наличие/отсутствие острого аппендицита), а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза показана диагностическая лапароскопия (при наличии эндовидеохирургического комплекса в лечебном учреждении).
7) При отсутствии эндовидеохирургического комплекса, если однозначно нельзя исключить острый аппендицит, вопрос решается в пользу экстренной операции.
 При среднем уровне риска по Альворадо (5-8 баллов), если однозначно нельзя исключить или подтвердить острый аппендицит (при отсутствии признаков раздражения брюшины!), допустимо наблюдение пациента в динамике в условиях хирургического отделения в течение 12/24 часов с динамической диагностической визуализацией (УД 2 КР В) [5], при этом рекомендуется проведение эмпирической антибактериальной терапии.
При среднем уровне риска по Альворадо (5-8 баллов), если однозначно нельзя исключить или подтвердить острый аппендицит (при отсутствии признаков раздражения брюшины!), допустимо наблюдение пациента в динамике в условиях хирургического отделения в течение 12/24 часов с динамической диагностической визуализацией (УД 2 КР В) [5], при этом рекомендуется проведение эмпирической антибактериальной терапии.
9) При отказе больного от операции назначается курс антибактериальной и симптоматической терапии в хирургическом отделении, при отказе от госпитализации — больной предупреждается о последствиях отказа, отказ документируется, в поликлинику по месту жительства передается актив.
- в пред- и послеоперационном периодах беременная находится под динамическим наблюдением хирурга и акушер-гинеколога, принимается консенсусное решение по антибактериальной терапии, по дальнейшему ведению, по показаниям назначаются препараты, понижающие тонус матки, консультации других специалистов;
- при клинической картине катарального и флегмонозного аппендицита в родах рекомендуется скорейшее родоразрешение с дальнейшей аппендэктомией [6];
- при клинической картине гангренозного и перфоративного аппендицита в родах рекомендовано угнетение родовой деятельности, срочная аппендэктомия и дальнейшая стимуляция родов [6];
- при клинической картине острого аппендицита у пациентки с планирующимся оперативным родоразрешением рекомендовано одномоментное выполнение кесарева сечения и аппендэктомии;
- лапароскопию не следует рассматривать как первый выбор при аппендэктомии у беременных (УД 1 КР В) [5, 7].
Немедикаментозное лечение
Режим — полупостельный, диета – легкоусвояемая пища.
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказа-тельности | |
| Антисекреторный препарат — ингибитор протонной помпы | Омепразол | Таблетки 40 – 80 мг/сут | внутрь | А |
| Антисекреторный препарат – блокатор гистаминовых рецепторов | Фамотидин | Таблетки 20 — 40 мг | внутрь | А |
| Гемостатический препарат | Этамзилат | Раствор для инъеции 12.5%- 2 мл | в/м, в/в за час до операции 250-500 мг | В |
| Антикоагулянт прямого действия (для профилактики тромбозов) | Гепарин | 5000 — 1000–2000 МЕ/ч | в/в | А |
| Петлевой диуретик | Фуросемид | 20 — 40 м, раствор для инъекции 1%- 2мл |
Хирургическое вмешательство:
- Лапароскопически-ассистированная аппендэктомия
- Традиционная (открытая) аппендэктомия (ОАЭ) из доступа по Волковичу-Дьяконову
- Ретроградная аппендэктомия
- Ретроперитонеальная аппендэктомия
- Срединная лапаротомия, аппендэктомия
- Перкутанное вмешательство (пункция и/или дренирование) при периаппендикулярном абсцессе
- Вскрытие и дренирование периаппендикулярного абсцесса
- Вскрытие забрюшинной флегмоны
- проба на местные анестезирующие препараты при операции под местной анестезией;
- гигиеническая подготовка области оперативного вмешательства и всей передней брюшной стенки;
- катетеризация мочевого пузыря;
- опорожнение мочевого пузыря;
- осмотр анестезиолога при операции под наркозом;
- катетеризация периферической вены;
- установление назогастрального зонда и эвакуация желудочного содержимого для предотвращения регургитации (при деструктивном аппендиците с распространенным перитонитом);
- при наличии гемодинамических нарушений и признаков эндотоксикоза: предоперационная подготовка в ОАРИТ в течение 2 часов с момента госпитализации (катетеризация центральной вены, эффективная гемодинамическая терапия)
- по показаниям – профилактика тромбообразования.
- 1-кратное введение антибиотиков широкого спектра действия за 30 минут до операции внутривенно.
Дальнейшее ведение
- при наличии клиники перитонита, абдоминального сепсиса – интенсивная и комбинированная антибактериальная терапия в соответствии с Протоколом диагностики и лечения перитонита [10].
- эмпирическая антибактериальная моно- или комбинированная терапия по выбранной схеме стартовой терапии с учетом предполагаемой флоры — по показаниям:
- цефалоспорины III поколения, фторхинолоны, аминогликозиды в монотерапии или в комбинации с имидазолами (метронидазол), в средней разовой и суточной дозировке.
- оценка эффективности эмпирической терапии антибиотиками через 48-72 часа по клинической картине и антибиотикограмме;
- адекватное обезболивание в режиме «по требованию» (наркотические, опиоидные наркотические, ненаркотические анальгетики);
- по показаниям:
- профилактика пареза кишечного тракта;
- дезинтоксикационная терапия;
- коррекция коагулопатии;
- профилактика легочных осложнений;
- противогрибковая терапия;
- профилактика острых язв.
- рациональная терапия послеоперационного периода – см. выше;
- ежедневная оценка тяжести состояния;
- ежедневные перевязки, профилактика раневой инфекции;
- при периаппендикулярном абсцессе, забрюшинной флегмоне, абдоминальном сепсисе: контроль источника;
- контроль дренажа (функционирование дренажа, характер и объем отделяемого), удаление дренажа при отсутствии экссудата, при объеме отделяемого более 50,0 мл удаление дренажа не рекомендуется во избежание формирования абсцесса брюшной полости;
- уход за назогастральным (назоинтестинальным) зондом при его наличии;
- УЗИ, обзорная рентгенография брюшной полости (по показаниям);
- лабораторные исследования в динамике (ОАК, БХАК, коагулограмма, уровень лактата, Д-димеров, прокальцитонина в динамике – по показаниям);
- вопрос о выписке решается индивидуально;
- Показания для перевода в отделение интенсивной терапии и реанимации:
- нестабильная гемодинамика;
- распространенный перитонит, абдоминальный сепсис, септический шок, ПОН;
- ухудшение состояния, связанное с основным или сопутствующим заболеванием, требующее интенсивной терапии, мониторинга;
- состояния, требующие интенсивной терапии при наличии конкурирующих заболеваний.
- после выписки – наблюдение в поликлинике (продолжительность амбулаторного лечения и вопрос о трудоспособности решается индивидуально);
- профилактика раневой инфекции в поликлинике: своевременная ревизия раны, перевязки;
- вопрос о снятии швов решается индивидуально;
- УЗИ в динамике после выписки с разрешившимся аппендикулярным инфильтратом – по показаниям;
- ограничение физической нагрузки – в течение 3 недель с момента выписки из стационара;
- через 6-8 недель после разрешения аппендикулярного инфильтрата пациентам с рецидивирующими симптомами аппендицита выполняется интервальная аппендэктомия (УД 2 КР В) [5], операция выбора – лапароскопическая аппендэктомия (УД 1 КР А) [5].
- Пациентам с разрешившимся аппендикулярным инфильтратом интервальная аппендэктомия не рекомендуется (УД 1) [5].
- Пациентам с разрешившимся аппендикулярным инфильтратом и рецидивирующими симптомами аппендицита рекомендуется интервальная аппендэктомия через 6-8 недель после разрешения аппендикулярного инфильтрата (УД 2 КР В) [5].
- Если через 6-8 недель после разрешения аппендикулярного инфильтрата интервальная аппендэктомия не произведена, рекомендуется осмотр хирурга и онколога с целью онкологической настороженности, выполняется колоноскопия [5, 11].
- отсутствие клиники ОА при консервативном лечении (аппендикулярный инфильтрат, отказ от хирургического лечения при неосложненном аппендиците);
- купирование боли в животе, явлений эндогенной интоксикации, лихорадки, лейкоцитоза;
- устранение осложнений острого аппендицита;
- заживление операционной раны.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
- состояние после успешной консервативной терапии аппендикулярного инфильтрата (через 6-8 недель после рассасывания инфильтрата).
- острый аппендицит,
- обоснованное предположение/сомнение в диагнозе «острый аппендицит».
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1. OCEBM Levels of Evidence Working Group «The Oxford 2011 Levels of Evidence». Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653 2. Howick J., et al. The 2011 Oxford CEBM Levels of Evidence (Introductory Document). Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653 3. Национальные клинические рекомендации по диагностике и лечению острого аппендицита. 2016. Москва. Группа разработчиков: Сажин А.В., Затевахин И.И., Федоров А.В., Луцевич О.Э., Шулутко А.М., Ермолов А.С., Гуляев А.А., Прудков М.И., Лядов К.В. 4. Руководство по неотложной хирургии органов брюшной полости. Под редакцией B.C. Савельева. — М.: Медицина, 2004. 5. Di Saverio S1, Birindelli A2, Kelly MD3, Catena F4, Weber DG5, Sartelli M6, Sugrue M7, De Moya M8, Gomes CA9, Bhangu A10, Agresta F11, Moore EE12, Soreide K13, Griffiths E14, De Castro S15, Kashuk J16, Kluger Y17, Leppaniemi A18, Ansaloni L19, Andersson M20, Coccolini F19, Coimbra R21, Gurusamy KS22, Campanile FC23, Biffl W24, Chiara O25, Moore F26, Peitzman AB27, Fraga GP28, Costa D29, Maier RV30, Rizoli S31, Balogh ZJ32, Bendinelli C32, Cirocchi R33, Tonini V2, Piccinini A34, Tugnoli G34, Jovine E35, Persiani R36, Biondi A37, Scalea T38, Stahel P12, Ivatury R39, Velmahos G40, Andersson R20 WSES Jerusalem guidelines for diagnosis and treatment of acute appendicitis. World J Emerg Surg. 2016 Jul 18;11:34. doi: 10.1186/s13017-016-0090-5. E Collection 2016. 6. Клиническая хирургия: национальное руководство: в 3 т. / под ред. В.С. Савельева, А.И. Кириенко. – М.: ГЭОТАР-Медиа, 2009. – Т.II – С. 103 – 141. 7. Wilasrusmee C, Sukrat B, McEvoy M, et al. Systematic review and meta-analysis of safety of laparoscopic versus open appendicectomy for suspected appendicitis in pregnancy. Br J Surg. 2012; 99:1470-1478. 8. Sartelli M, et al. Complicated intra-abdominal infections worldwide: the definitive data of the CIAOW Study. World J Emerg Surg. 2014; 9:37. 9. 2013 WSES guidelines for management of intra-abdominal infections. Massimo Sartelli 1* , Pierluigi Viale 2 , Fausto Catena 3 , Luca Ansaloni 4 , Ernest Moore 5 , Mark Malangoni 6 , Frederick A Moore 7, George Velmahos 8, Raul Coimbra 9, RaoIvatury 10, Andrew Peitzman 11 , Kaoru Koike 12 , Ari Leppaniemi 13, Walter Biffl 5, Clay Cothren Burlew 5 , Zsolt J Balogh 14 , Ken Boffard 15 , Cino Bendinelli 14, Sanjay Gupta 16 , Yoram Kluger 17 , Ferdinando Agresta 18 , Salomone Di Saverio 19 , Imtiaz Wani 20 , Alex Escalona 21, Carlos Ordonez 22 , Gustavo P Fraga 23 , Gerson Alves Pereira Junior 24 , Miklosh Bala 25 , Yunfeng Cui 26 , Sanjay Marwah 27 , Boris Sakakushev 28 , Victor Kong 29 , Noel Naidoo 30 , Adamu Ahmed 31 , Ashraf Abbas 32, Gianluca Guercioni 33, Nereo Vettoretto 34 , Rafael Díaz-Nieto 35 , Ihor Gerych 36 , Cristian Tranà 37 , Mario Paulo Faro 38, Kuo-Ching Yuan 39, Kenneth Yuh Yen Kok 40 , Alain Chichom Mefire 41 , Jae Gil Lee 42 , Suk-Kyung Hong 43, Wagih Ghnnam 44, Boonying Siribumrungwong 45, Norio Sato 11 , Kiyoshi Murata 46 , Takayuki Irahara 47, Federico Coccolini, Helmut A Segovia Lohse 48 , Alfredo Verni 49 and Tomohisa Shoko 50 10. Перитонит. Клинический протокол диагностики и лечения. www.rсrz.kz. 11. Carpenter SG, et al. Increased risk of neoplasm in appendicitis treated with interval appendectomy: single-institution experience and literature review. Am Surg. 2012;78(3):339–43.PubMedGoogle Scholar 12. Гостищев В.К. Гнойная хирургия. Руководство для врачей. — М.: Медицина, 1996.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1. Ахмеджанова Гульнара Ахмеджановна – кандидат медицинских наук, доцент кафедры хирургии №1 АО «Национальный медцицинский университет»;
2. Баймаханов Болатбек Бимендеевич – доктор медицинских наук, профессор, Председатель правления АО «Национальный научный центр хирургии им. А.Н. Сызганова»;
3. Медеубеков Улугбек Шалхарович – доктор медицинских наук, профессор, зам. Председателя правления АО «Национальный научный центр хирургии им. А.Н. Сызганова»;
4. Калиева Мира Маратовна – кандидат медицинских наук, клинический фармаколог АО «Национальный научный центр хирургии им. А.Н. Сызганова».Указание на отсутствие конфликта интересов: нет.
Рецензент:
Аймагамбетов Мейрамбек Жаксыбекович – доктор медицинских наук, доцент, заведующий кафедрой госпитальной хирургии НАО «Медицинский университет Семей».Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие и/или при наличии новых методов с высоким уровнем доказательности.
Приложение 1
к типовой структуре Клинического протокола диагностики и леченияАЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ (схемы)
- боль в правом нижнем квадранте живота (в правой подвздошной области) при типичном расположении червеобразного отростка;
- тошнота, 1-2 кратная рвота в начале заболевания;
- анорексия;
- сухость во рту.
- боль появляется внезапно, начинается в эпигастрии (сипмтом Кохера-Волковича) или в параумбиликальной области (симптом Кюммеля), через 2-3 часа перемещается и локализуется в правом нижнем квадранте живота (правой подвздошной области) при типичном расположении червеобразного отростка.
- болезненность,
- локальное защитное напряжение мышц (локальный мышечный дефанс),
- гиперестезия.
- Симптом Ровзинга (патогномоничный симптом) – левой рукой через брюшную стенку сигмовидную кишку прижимают к крылу подвздошной кости, перекрывая просвет; правой рукой производят толчкообразные движения в проекции нисходящей ободочной кишки, при этом боль возникает в правой подвздошной области.
- Триада Дьелафуа – локальный болевой синдром, мышечное напряжение и гиперестезия в правом нижнем квадранте живота.
- Симптом Ситковского – усиление боли в положении больного на левом боку (более характерен для повторных приступов аппендицита).
- Симптом Бартомье-Михельсона – усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку (отросток становится более доступным пальпации).
- Симптом Раздольского – при симметричной сравнительной перкуссии правой и левой подвздошной области отмечается гиперестезия справа.
- Симптом Воскресенского (симптом «рубашки» или «скольжения») – через рубашку производят скользящее движение от реберной дуги до паховой связки и обратно слева и справа, при этом отмечается гиперестезия, значительное усиление болезненности справа.
- Симптом Коупа – в положении больного на спине согнутая в коленном суставе правая нижняя конечность ротируется кнаружи – вследствие напряжения внутренней запирательной мышцы появляется боль в глубине таза справа и над лоном. Симптом Коупа может быть положительным и при гинекологических заболеваниях.
- Симптом Образцова – в положении лежа поднимают вытянутую правую ногу больного и просят медленно ее опустить, при этом больной ощущает глубокую боль в поясничной области справа из-за болезненного напряжения подвздошно-поясничной мышцы. Симптом Образцова характерен для ретроцекального аппендицита.
- Симптом Тараненко-Богдановой (аппендицит у беременных) – ослабление боли в правой подвздошной области в положении на левом боку и усиление боли в положении на правом боку из-за давления беременной матки на воспаленный отросток.
- Симптом Щеткина-Блюмберга — ладонной поверхностью 2-4 пальцев руки плавно надавливают на переднюю брюшную стенку, задерживают в этом положении руку в течение нескольких секунд, после чего отдергивает руку, при этом больной отмечает резкое усиление боли.
- Симптом Кулленкампфа (симптом раздражения тазовой брюшины) – при ректальном и вагинальном исследовании определяется резкая болезненность в проекции дугласова пространства.
При атипичном расположении аппендикса (восходящем, медиальном, тазовом, ретроцекальном или ретроперитонеальном, левостороннем) болевой синдром имеет соответствующую локализацию, при этом характерное для типичного расположения отростка мышечное напряжение в правом нижнем квадранте отсутствует.
При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, часто сопровождается повторной рвотой вследствие раздражения двенадцатиперстной кишки.
При медиальном расположении отросток располагается близко к корню брыжейки тонкой кишки, боль локализуется медиально, в области пупка, сопровождается многократной рвотой вследствие рефлекторного раздражения корня брыжейки.
При тазовом расположении боль локализуется внизу живота, над лоном, в правой паховой области, симулирует гинекологические заболевания, нередко возникают частые позывы на стул, жидкий стул, частое болезненное мочеиспускание, живот остается мягким, определяется симптом Коупа. При подозрении на тазовый аппендицит показано вагинальное и ректальное исследование, которое выявляет болезненность в дугласовом пространстве, наличие выпота, инфильтрата, гинекологической патологии.
При ретроцекальном или ретроперитонеальном расположении боль в правой подвздошной области не отчетливая, отсутствуют гиперестезия, мышечный дефанс и симптом Щеткина-Блюмберга на передней брюшной стенке, определяется симптом Образцова вследствие раздражения подвздошно-поясничной мышцы, при близости мочеточника могут быть дизурические явления.
Левостороннее расположение червеобразного отростка наблюдается крайне редко: при обратном расположении внутренних органов или примобильной слепой кишке с длинной брыжейкой. Все местные признаки аппендицита обнаруживаются в левой подвздошной области.
- при катаральном аппендиците общее состояние не страдает, симптомы раздражения брюшины отсутствуют;
- при эмпиеме червеобразного отростка симптомов перемещения боли (Кохера-Волковича, Кюммеля) не наблюдается, боль локализованная, носит пульсирующий характер, сопровождается ознобом с повышением температуры до 38-39 0 С, локальный мышечный дефанс и другие симптомы раздражения брюшины часто отсутствуют;
- при гангренозном аппендиците температура тела может быть нормальной или субнормальной (ниже 36 0 С), не соответствует уровню тахикардии — больше 100 ударов в минуту («токсические ножницы»), интенсивность болевого синдрома значительно снижается, более выражены симптомы раздражения брюшины;
- при перфоративном аппендиците момент прободения проявляется резкой болью на фоне снижения интенсивности боли вследствие гангрены отростка, появляются симптомы раздражения брюшины, признаки эндогенной интоксикации;
- при остром аппендиците у беременных сложности в диагностике обусловлены невыраженностью болевого синдрома, наличием тошноты, рвоты, периодической боли внизу живота у женщин при обычном течении беременности; характерно перемещение боли (симптомы Кохера-Волковича, Кюммеля), локализация боли во второй половине беременности выше типичной проекции, при этом отмечается ее усиление в положении на правом боку (Тараненко-Богдановой), локальное мышечное напряжение выражено слабо, особенно при поздних сроках беременности (из-за растяжения передней брюшной стенки, а также локализации слепой кишки с отростком позади увеличенной матки);
- у лиц пожилого и старческого возраста на фоне атеросклероза или тромбоза аппендикулярной артерии развивается первично-гангренозный аппендицит, который начинается с резкой локальной боли, которая позже стихает, вследствие возрастной релаксации мышц локальный мышечный дефанс не отчетливый, однако симптом Щеткина-Блюмберга выражен.
Периаппендикулярный абсцесс – это исход аппендикулярного инфильтрата: в процессе наблюдения в стационаре у больного вновь появляются боли в проекции аппендикулярного инфильтрата, развивается системная воспалительная реакция (повышение температуры, тахикардия, нарастание уровня лейкоцитов), УЗИ выявляет округлое полостное образование с гипо- или анэхогенным содержимым и пиогенной капсулой.
При распространенном перитоните, абдоминальном сепсисе язык сухой, определяется выраженная тахикардия, возможна гипотония, вздутие живота, гиперестезия, резкая болезненность и мышечное напряжение при пальпации, положительные симптомы раздражения брюшины.
При септическом шоке диагностика может представлять трудности: сознание нарушено, болевой синдром, классические перитонеальные знаки не определяются или не выражены; как правило, имеются признаки энтеральной недостаточности (вздутие живота, отсутствие перистальтики), а также пастозность передней брюшной стенки.

Диагностический алгоритм
- Острый аппендицит, а также предположение/сомнение в диагнозе «острый аппендицит» являются основанием для доставки больного в профильный хирургический стационар.
- При наличии гемодинамических нарушений (деструктивный аппендицит, осложненный перитонитом, абдоминальным сепсисом, септическим шоком) лечебные мероприятия, направленные на стабилизацию гемодинамики начинаются врачами «скорой помощи», продолжаются по пути следования в хирургический стационар.
- Больные с нестабильной гемодинамикой и физикальными признаками абдоминального сепсиса доставляются в ОАРИТ, минуя приемный покой.
- На догоспитальном этапе запрещается вводить обезболивающие препараты, применять ванны, тепло, холод.
Медикаментозное лечение: При наличии физикальных признаков нарушения гемодинамики бригадой скорой помощи проводятся противошоковые мероприятия (инфузионная терапия, глюкокортикоиды, вазопрессоры), которые продолжаются по пути следования в стационар.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Острый аппендицит
Анатомия и функция отростка. Лимфоидная ткань появляется в червеобразном отростке (аппендиксе) спустя 2 нед после рождения. Количество фолликулов между 12 и 20 годами нарастает до 200. Продукция секреторных иммуноглобулинов осуществляется частью ассоциируемой с кишечником лимфоидной ткани и возникает для защиты внутренней среды организма. Аппендэктомия не предрасполагает к развитию рака кишечника или изменению иммунной системы.
Червеобразный отросток полезен, но не обязателен. Его основание расположено в заднемедиальном участке слепой кишки, где сливаются три мышечных пучка толстой кишки. Длина и локализация свободного конца вариабельны: тазовый, ретроцекальный или другой нижний квадрант. Врожденные дефекты отмечаются редко и не представляют клинического значения. Кровоснабжение осуществляется с помощью аппендикулярной артерии.
Эпидемиология острого аппендицита.
Аппендицит — самое распространенное хирургическое заболевание брюшной полости. Наиболее частая заболеваемость отмечается во второй и третьей декадах жизни, параллельно количеству лимфоидной ткани в червеобразном отростке. Соотношение мужчин и женщин составляет 2: 1 в возрастном интервале между 15 и 25 годами, но в другом возрастном периоде — 1 : 1. В последние несколько десятилетий заболеваемость уменьшилась.
Этиология и патогенез острого аппендицита.
Обструкцию просвета вызывают каловые конкременты, лимфоидная гипертрофия, сгущение бария, диссеминация или кишечные глисты. Симптоматическая обструкция сопровождается закрытием петли ввиду того, что продолжается секреция кишечного сока слизистой оболочкой в просвет, имеющий емкость 0,1 мл, и потому, что обитающие в червеобразном отростке бактерии быстро размножаются.
Растяжение стимулирует висцеральные афферентные болевые волокна, опосредуя через блуждающий нерв появление тупой диффузной боли, локализованной в средней или нижней части живота. Внезапное растяжение может вызвать перистальтику, сопровождающуюся спастической болью. Венозное давление является чрезмерным, приток в артериолы обусловливает васкулярный застой в червеобразном отростке с появлением рефлекторной тошноты. Гиперемия серозной оболочки приводит к воспалению париетального листка брюшины, вызывая преходящую или более сильную боль в правом нижнем квадранте живота.
Повреждение слизистой оболочки способствует бактериальному распространению, в результате которого развиваются лихорадка, тахикардия и лейкоцитоз. При растяжении червеобразного отростка возникают антимезентериальный инфаркт и перфорация. Иногда эпизоды острого аппендицита разрешаются при уменьшении обструкции; последующее патологическое обследование выявляет утолщенную зарубцевавшуюся стенку червеобразного отростка.
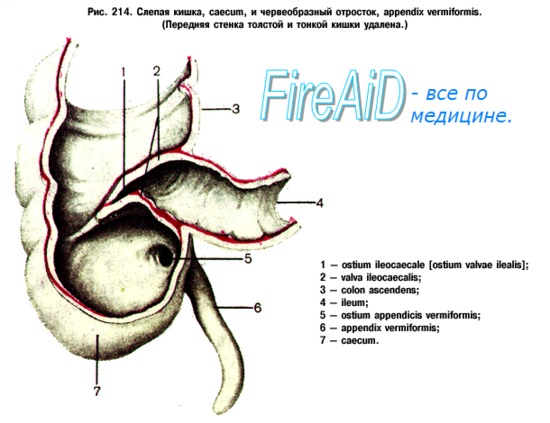
Классификация острого аппендицита
В зависимости от стадии воспалительного процесса в отростке различают следующие формы аппендицита:
1. Катаральный (поверхностный).
2. Флегмонозный.
3. Гангренозный.
4. Прободной.Выделяют следующие осложнения острого аппендицит:
а) аппендикулярный инфильтрат (отграниченный, прогрессирующий),
б) аппендикулярный абсцесс,
в) ограни-ченный, разлитой гнойный перитонит,
г) пилефлебит,
д) сепсис и др.Тактика врача при остром аппендиците
Тактика врача поликлиники при остром аппендиците. Больные с подозрением на острый аппендицит подлежат немедленной госпитализации в ургентное хирургическое отделение. Этим больным нельзя вводить наркотики, ставить клизмы и прикладывать к животу грелку.
Тактика дежурного хирурга при остром аппендиците. Хирург обязан госпитализировать больного не только с ясным диагнозом острого аппендицита, но и в случаях, когда имеется лишь подозрение на острый аппендицит, при нали-чии отдельных его признаков.
План обследования при остром аппендиците
1. Анамнез.
Характерны постоянные, постоянно нарастающие боли в правой подвздошной области, нередко им предшествуют боли в эпигастрии или по всему животу (симптом Кохера). Часто тошнота, рвота, задержка стула.2. Объективные данные.
Температура субфебрильная (37-38 С). Пульс учащен, язык обложен, при нарастании перитонита становится сухим. При пальпации — болезнен-ность и напряжение мышц в правой подвздошной области, положительный симптом Щетки-на -Блюмберга, Раздольского, Воскресенского, Ситковского, Образцова.При развитии перитонита симптомы раздражения брюшины определяются ив других отделах живота. Трудности в диагностике острого аппендицита возникают при атипичном расположении червеобразного отростка (тазовом, ретроперитониальном, подпочечном и т.д.). Так, при расположении воспаленного аппендикса в подпеченочной области болезненность определяется в пра-вом подреберье. При ретроцекальном аппендиците боли могут иррадиировать в поясницу, а признаки раздражения брюшины отсутствовать.
У беременных вследствие смещения слепой кишки болезненность обычно локализуется выше правой подвздошной области. В распознавании острого аппендицита и его осложнений должно быть обязательным вагинальное и ректальное исследование.
Итак, выделим основные симтомы и признаки аппендицита:
1. Симптомы острого аппендицита.
Классическое прогрессирование симптомов включает: анорексию (присутствует почти всегда) вследствие постоянной боли, локализующейся в периумбиликальной области и имеющей умеренную интенсивность, которая в течение 4-6 ч смещается в правый нижний квадрант и носит острый характер.Изменчивая позиция верхушки червеобразного отростка или неправильная ротация обусловливают вариабельность в локализации боли. Впоследствии могут появиться эпизоды рвоты одновременно с диареей или стойким запором, особенно у детей.
2. Острый аппендицит: Признаки
Появление признаков аппендицита определяет позиция червеобразного отростка или наличие разрыва.Витальные признаки указывают на умеренную тахикардию или повышение температуры на ГС.
Положение комфорта -представляет собой позу эмбриона или положение лежа на спине с подогнутыми ногами, особенно правой. Изменение позиции вызывает боль.Передняя поверхность червеобразного отростка обеспечивает максимальную болезненность и положительный признак Мак Барни (McBurney), заключающийся в защитной фиксации и усилении боли при быстром снятии пальпирующей руки после легкого надавливания в точке, расположенной на ‘/3 расстояния от передней верхней подвздошной ости до пупка.
Ранним признаком служит кожная гиперестезия в зоне, иннервируемой спинномозговыми нервами Т10, Т11, Т12. Признак Ровзинга (Rovsing) (появление боли в правом нижнем квадранте при пальпации левого нижнего квадранта) указывает на раздражение брюшины.
Поясничный признак (боль при медленном выпрямлении правого бедра больного, когда он лежит на левом боку) демонстрирует вовлечение в воспалительный процесс соседнего региона при натягивании подвздошно-поясничной мышцы.
Признак запирающей мышцы (обтуратора) — болезненность при пассивной внутренней ротации согнутого правого бедра при положении больного лежа на спине указывает на раздражение тканей вблизи внутреннего обтуратора. При ретроцекальном аппендиците можно наблюдать фланковук» боль.
При тазовом аппендиците могут отмечаться боль при исследовании прямой кишки и повышение давления в дугласовом пространстве.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик «Симптом Бартомье-Мехельсона при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Образцова при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Раздольского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Ровзинга при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом рубашки при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Сидковского при аппендиците» в ОНЛАЙН режиме.
- Просмотреть видео ролик «Симптом Щеткина-Блюмберга при аппендиците» в ОНЛАЙН режиме.
3. Лабораторные данные.
Анализ крови — лейкоцитоз со сдвигом лейкоформулы влево.4. Рентгенологическое исследование при остром аппендиците проводится при: подозрении на плевропневмонию, прободную язву желудка и 12-перстной кишки, мочекаменную болезнь.
5. В отдельных случаях диагностические и тактические затруднения могут быть разрешены лапароскопией.
Продолжение. Острый аппендицит: Диагностика, лечение, реабилитация
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Аппендицит в хирургической практике

Аппендицит — это воспалительное заболевание, характеризующееся поражением придаточной части слепой кишки, носящей название «червеобразный отросток». Характерно течение заболевания в остром или хроническом варианте. Может поражать детей любой возрастной группы или взрослых. На данный момент является самым распространенным хирургическим заболеванием.
К наиболее распространенным причинам и факторам риска возникновения аппендицита относятся:
- Бактериальное поражение червеобразного отростка — патогенные микроорганизмы попадают в данную анатомическую область из кишечника или разносятся кровью из других очагов хронической инфекции;
- Закрытие просвета червеобразного отростка массами каловой природы;
- Анатомические патологии строения кишечника;
- Генетическая предрасположенность к заболеванию;
- Патология со стороны сосудистого бассейна, который питает червеобразный отросток;
- Вредные привычки, частые стрессы и грубые погрешности в питании;
- Распространение воспаления с пораженных гинекологических органов у представительниц женского пола.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Острый аппендицит

В зависимости от формы поражения червеобразного отростка принято выделять несколько форм острого аппендицита:
- Катаральная форма.
При данной форме кишечный придаток становится гиперемированным и отечным, развивается экссудативно-гнойный воспалительный процесс. Клиническая картина при данной форме выражена умеренно и характеризуется преимущественно чувством дискомфорта в подвздошной области, а также однократными эпизодами рвоты;
- Флегмонозная форма.
Отличается наличием инфильтрации из лейкоцитов во всей толще стенки червеобразного отростка, его стенка становится более плотной и отечной. Возможно выделение гнойных масс из этого участка кишечника. Проявляется более выраженным болевым синдромом с присоединением общей интоксикации организма;
- Гангренозная форма.
Формируется нарастание процессов деструкции (разрушения) стенки червеобразного отростка, усиливается образование гноя. При данной форме наступает период мнимого благополучия — болевое ощущение снижается. На фоне этого усиливается общее ухудшение самочувствия.
Острый аппендицит характеризуется следующими симптомами:
- Общим ухудшением самочувствия, которое проявляется слабостью, снижением аппетита, повышением температуры тела;
- Болевым синдромом, который может носить различный по интенсивности характер и локализуется преимущественно в правой подвздошной зоне;
- Тошнотой и рвотой, не связанными с приемом пищи;
- Запорами или диареей;
- Учащением сердцебиения.
Острый аппендицит может осложняться развитием перитонита, абсцесса и сепсиса.
Хронический аппендицит
Хронический аппендицит классифицируется на три варианта течения:
- Резидуальный вариант.
Отличительной чертой является наличие в прошлом времени у больного человека единичного эпизода острого аппендицита, который благополучно саморазрешился без применения оперативного вмешательства.
- Первично-хронический вариант.
Для этого варианта типично развитие хронической формы заболевания без наличия острого приступа в анамнезе.
- Рецидивирующий вариант.
В этом случае развитие воспалительного процесса возможно даже после хирургического удаления червеобразного отростка.
Клиническая картина хронического аппендицита:
- Болевой синдром, который носит неярко выраженный характер и в большей степени характеризуется чувством дискомфорта в правой подвздошной области;
- Усиление болевого синдрома после принятия жирной пищи или значительной физической нагрузки;
- Тошнота, расстройства со стороны стула;
- Периодическое поднятие температуры тела до небольших цифр.
Хронический аппендицит может осложняться обострением процесса, образованием спаечного процесса, аппендикулярного инфильтрата.
Аппендицит у детей

Аппендицит у детей может проявляться самой разнообразной клинической картиной. Это зависит от возрастной группы ребёнка и варианта расположения червеобразного отростка. Симптомы проявляются следующим:
- Беспокойством, плачем и отказом от еды у младшей возрастной группы;
- Болью, которая первоначально располагается возле пупка, а затем смешается ниже. При этом болевой синдром может определяться в поясничной области или подпеченочной;
- Рвотой и нарушениями стула;
- Обложенностью языка белесоватым налетом;
- Значительным повышением температуры тела.
Среди осложнений аппендицита у детской возрастной группы выделяют перитонит, кишечную непроходимость и сепсис.
Диагностика заболевания
Диагностика аппендицита основывается на жалобах больного, общем осмотре. При общем осмотре выделяют несколько специфических для данного заболевания симптомов, например, симптом Щеткина-Блюмберга. К дополнительным методам обследования относятся:
- Общеклинический анализ крови, в котором будут определяться признаки воспаления;
- Ректальное и вагинальное пальцевое обследование;
- Ультразвуковое обследование органов брюшной полости;
- Рентгеноконтрастные методы диагностики;
- Диагностическая лапароскопия.
В большинстве случаев постановка диагноза не вызывает затруднений.
Лечение и профилактика

Аппендицит лечится с помощью оперативного вмешательства. До его проведения больному человеку рекомендуется соблюдать постельный режим и принимать большое количество жидкости. На больную область следует приложить емкость со льдом или холодной водой. Категорически запрещается купировать боль приемом лекарственных препаратов или прогревать пораженную зону.
К методам оперативного вмешательства относится проведение аппендэктомии через открытый доступ или с помощью лапараскопического метода.
Источник https://diseases.medelement.com/disease/%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D0%B0%D0%BF%D0%BF%D0%B5%D0%BD%D0%B4%D0%B8%D1%86%D0%B8%D1%82-2018/16080
Источник https://meduniver.com/Medical/Abdomen/1.html
Источник https://medaboutme.ru/articles/appenditsit_v_khirurgicheskoy_praktike/