Антибиотик Цефтриаксон при гайморите (синусите)
Статья написана врачом с опытом в челюстно-лицевой хирургии.
Антибиотики при гайморите (синусите) – назначаются с учетом длительности заболевания, тяжести клинической симптоматики, а также чувствительности типичных возбудителей этой болезни к различным группам антибиотиков. Наиболее эффективные антибиотики при гайморите у взрослых – это β-лактамные лактамазозащищенные синтетические пенициллины (например, препараты на основе амоксициллина и клавулановой кислоты), а также цефалоспорины III-IV поколения, современные фторхинолоны, а в некоторых случаях – еще и макролиды.
Многие проводят лечение гайморита цефтриаксоном, который относится к цефалоспоринам III поколения и предназначен для парентерального введения (в/м или в/в). Этот антибиотик действительно является одним из самых эффективных препаратов для лечения гайморита (тяжелой формы), но в ряде случаев он не является оптимальным выбором и может быть даже неэффективен. Поэтому ниже мы также расскажем – в каких случаях цефтриаксон не помогает при гайморите.
Разные формы гайморита на КТ –
Главным при выборе антибиотика является чувствительность к нему типичных возбудителей заболевания, но при разных формах гайморита – состав возбудителей отличается. Например, при острых формах гайморита анаэробы высеиваются только примерно в 10% случаев, в то время как при хроническом риногенном гайморите – до 48% случаев, а при любых формах гайморита одонтогенного происхождения (связанного с очагами воспаления у верхушек корней 5-6-7 верхних зубов) – в пазухе будет уже значительно преобладать анаэробная инфекция.
Выделяют следующие формы заболевания:
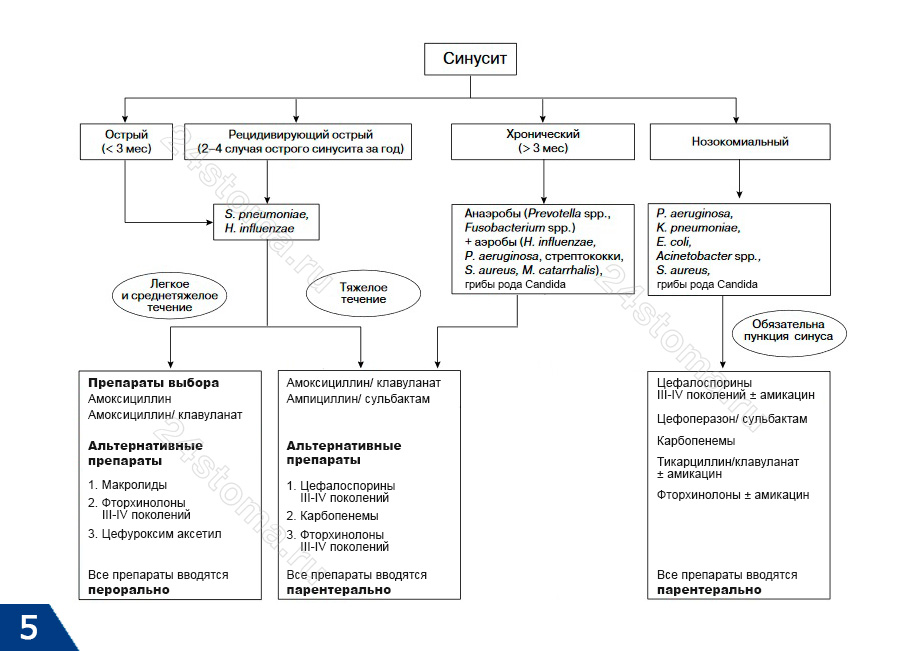
- острый гайморит (длительность менее 3 месяцев),
- острый рецидивирующий гайморит (2-4 случая острого гайморита в течение года),
- хронический гайморит (более 3 месяцев),
- обострение хронического гайморита.
Состав микрофлоры в пазухе –
При острых формах гайморита основными возбудителями считаются – Streptococcus pneumoniae (St.pneumoniae) и Haemophilus influenzae (H.influenzae), реже – Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus, а также анаэробы. Иногда могут встречаться и внутриклеточные возбудители, например, Micoplasma pneumoniae и Chlamydia pneumoniae.
Если развитие острого гайморита происходит при ОРВИ, то, соответственно, первичным будет вирусное инфицирование пазухи. Вирусы, так сказать, «прокладывают дорогу» бактериальной инфекции, которая обычно присоединяется уже на 3-4 день заболевания. Соответственно, при остром гайморите (остром риносинусите) вирусной природы – в первые 3 дня антибиотики не будут показаны.
Состав микрофлоры при остром гайморите –
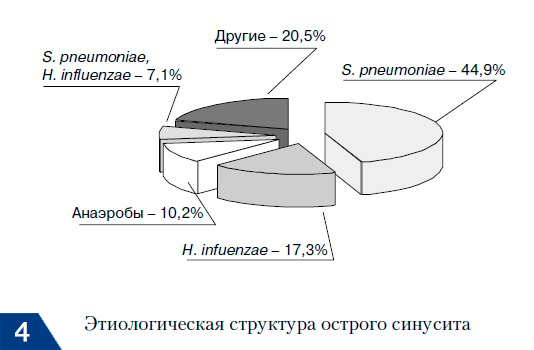
При хроническом гайморите риногенного происхождения увеличивается количество анаэробов. Если при острых формах анаэробов порядка около 10%, то при хроническом риногенном гайморите их высеиваются уже (по данным разных авторов) – от 20 до 48% от всех случаев. Прежде всего это – Prevotella sрр., Fusobacterium sрр, Bacteroides sрр, анаэробные стрептококки и другие. А вот среди аэробных возбудителей при хроническом риногенном гайморите высеваются – Streptococcus sрр, Haemophilus influenzae, Prevotella aeruginosa, Staphylococcus aureus, Moraxella catarrhalis.
Если говорить о гайморитах одонтогенного происхождения, то они практически во всех случаях имеют первично хронический характер. Здесь в еще большей степени будут преобладать анаэробы (около 68% от всех случаев одонтогенного гайморита) – прежде всего это Bacteroides и Fusobacterium, а также Peptostreptococcus spp.. Среди аэробных микроорганизмов при одонтогенном гайморите высеваются прежде всего Staphylococcus haemolyticus и Staphylococcus auricularis. Также примерно в 50% случаев высеваются и грибы рода Candida.
Выбор антибиотика –
Ниже вы можете увидеть перечень антибиотиков, являющихся препаратами выбора при лечении гайморита. Дальше вы также найдете описание того – при каких формах гайморита эти антибиотики будут препаратами 1-го или 2-го выбора. Но стоит учитывать, что антибиотики – это не единственное лекарство от гайморита, и оно обязательно должно применяться в том числе на фоне промывания пазух при помощи синус-катетера, а также использования специальных спреев, позволяющих улучшить отток из пазух.
Антибиотики выбора для лечения гайморита:
- β-лактамные лактамазозащищенные синтетические пенициллины («амоксициллин + клавулановая кислота», или «ампициллин + сульбактам», или «пиперациллин + тазобактам», или «цефоперазон + сульбактам», или «тикарциллин + клавулановая кислота»), либо карбапенемы (имипенем или меропенем).
- Макролиды (азитромицин или кларитромицин).
- Фторхинолоны (левофлоксацин или моксифлоксацин).
- Цефалоспорины III-IV поколения (например, цефтибутен, цефтриаксон, цефепим и др.).
- Оксазолидоны (линезолид) – только после посева на микрофлору и выделении мультирезистентной флоры.
1) Антибиотики при легкой и среднетяжелой формах острого гайморита –
С учетом американских клинических рекомендаций препаратами 1-го выбора являются – 1) амоксициллин, 2) комбинация амоксициллина с клавулановой кислотой, 3) цефалоспорины II и III поколений (например, цефтибутен и цефаклор). Клиническая эффективность амоксициллина и амоксициллина с клавулановой кислотой – составляет 88,8 и 93,5%, соответственно, а цефалоспоринов – порядка 85–87%. Соответственно, наиболее эффективным будет применение комбинации амоксициллина с клавулановой кислотой, которую содержат такие антибиотики как «Аугментин» или «Амоксиклав».
Именно такие таблетированные антибиотики, как правило, и назначаются для амбулаторного лечения легкой и среднетяжелой форм «острого» и «острого рецидивирующего» гайморита. Причем, чтобы усилить действие этих антибиотиков в отношении анаэробных бактерий (что очень важно при одонтогенном происхождении гайморита) – их можно комбинировать с метронидазолом. Эффективность терапии оценивается через 3 дня, и в случае отсутствии положительной динамики основных симптомов заболевания –должен быть назначен другой антибиотик. И в этом случае оптимальным будет уже назначение антибиотика, эффективного против внутриклеточных возбудителей (типа Micoplasma pneumoniae и Chlamydia pneumoniae).
Т.е. случае в этом случае Амоксиклав или Аугментин можно заменить на – 1) макролиды, например, азитромицин или кларитромицин, 2) современные фторхинолоны, например, левофлоксацин или монофлоксацин. Нужно отметить, что против внутриклеточных возбудителей β-лактамные лактамазозащищенные синтетические пенициллины (Амоксиклав и Аугментин), а также цефалоспорины – неэффективны. В ряде публикаций отмечается, что внутриклеточные возбудители высеваются при «острой» и «острой рецидивирующей» формах гайморита – от 8 до 25% от всех случаев.
Важно : при наличии у пациента пенициллин-резистентных штаммов пневмококков (Streptococcus pneumoniae) – эффективность цефалоспоринов II-го поколения в отношении них будет заметно ниже. Тоже самое касается и макролидов. Поэтому при «острой» и «острой рецидивирующей» формах гайморита – в качестве антибиотика 1-го выбора лучше выбирать между комбинацией амоксициллина с клавулановой кислотой (аугментин или амоксиклав) и цефалоспоринами III поколения (цефтибутен), а в качестве антибиотиков 2-го выбора – использовать современные фторхинолоны (левофлоксацин или монофлоксацин).
При аллергии на β-лактамные антибиотики (пенициллины и цефалоспорины) препаратами первого выбора будут макролиды, а в качестве антибиотиков 2-го выбора – современные фторхинолоны (24stoma.ru). И еще раз напомним, что при легком и среднетяжелом течении «острого» и «острого рецидивирующего» гайморита – назначаются только таблетированные формы антибиотиков, т.е. для перорального приема.
Какие антибиотики назначать нельзя –
очень часто врачи допускают ошибки, назначая пациентам с гайморитом следующие препараты: сульфаниламиды, доксициклин, гентамицин, тетрацилин, линкомицин, трихопол в виде монотерапии. Также ошибкой является назначение таких таблеток от гайморита как ципрофлоксацин (т.к. фторхинолоны 2-го поколения имеют очень низкую эффективность против S.pneumoniae).
Также при назначении антибиотика стоит учитывать опыт их назначения в прошлом. Например, многие пациенты отмечают, что у них ранее при приеме таких препаратов как Амоксиклав или Аугментин (т.е. комбинации амоксициллин + клавулановая кислота) – развивалась диарея. Учитывая такой анамнез, лучше всего назначать таким пациентом современные фторхинолоны.
Риски развития антибиотико-ассоциированной диареи –
В качестве причин развития диареи лидируют производные пенициллина и цефалоспорины, что прежде всего связано с их широким применением. Такая диарея чаще возникает при приеме таблетированных антибиотиков, но возможно и после парентерального введения. Основной возбудитель, который ответственен за диарею после приема антибиотиков – это Clostridium perfrigens.
Развитие диареи происходит прежде всего – в результате подавления антибиотиками не только патогенной флоры, но также и бифидобактерий, лактобактерии, энтерококков, кишечной палочки. Поэтому так важно параллельно с приемом антибиотиков принимать и пробиотики (специальные препараты, содержащие полезные бактерии для нашего кишечника). Пробиотики могут содержать энтерококки, бифидобактерии или лактобактерии, либо их сочетания. Одни из лучших пробиотиков – препараты Линекс и Бифиформ.
Однако механизм развития диареи может быть комплексным, т.е. связанным не только с подавлением полезной микрофлоры. Например, при приеме антибиотиков с клавулановой кислотой – последняя может стимулировать диарею за счет увеличения моторики кишечника (гиперкинетическая диарея). При назначении цефалоспоринов (например, цефиксима или цефоперазона) – из-за неполного их всасывания из просвета кишечника может возникать так называемая «гиперосмолярная диарея».
Какие антибиотики чаще вызывают диарею –
- 10-25% – при назначении амоксициллина/клавуланата,
- 15-20% – при назначении цефиксима (цефалоспорин),
- 5-10% – при назначении ампициллина или клиндамицина,
- 2-5% – при назначении остальных цефалоспоринов (кроме цефиксима) или макролидов (эритромицина, кларитромицина),
- и только 1-2% – при назначении фторхинолонов.
Выводы : при риске развития у пациента антибиотико-ассоциированной диареи – оптимально назначать именно современные фторхинолоны (например, левофлоксацин или моксифлоксацин), к которым чувствительна в том числе и Clostridium perfrigens.
Также выделяют особый вид тяжелой антибиотико-ассоциированной диареи, называемой термином «псевдомембранозный колит», развитие которого связано с другим микроорганизмом – Clostridium difficile. Развитие псевдомембранозного колита в первую очередь ассоциировано с приемом клиндамицина, ампициллина и цефалоспоринов.
2) Антибиотики при тяжелом течении острого гайморита –
Тяжелое течение гайморита является показанием к госпитализации пациента, особенно на фоне тяжелой сопутствующей патологии, иммунодефицитных состояний, а также при подозрении или риске развития осложнений. В данном случае антибиотики должны вводиться только парентерально (внутривенно или внутримышечно). Причем оптимальным является именно внутривенный путь введения, и далее по мере улучшения состояния – можно перевести пациента на пероральный прием (так называемая «ступенчатая терапия»).
При тяжелом течении рекомендуется применять :
- β-лактамные лактамазозащищенные синтетические пенициллины. Это могут быть комбинации: «амоксициллин + клавулановая кислота», «ампициллин + сульбактам», «пиперациллин + тазобактам», «цефоперазон + сульбактам», «тикарциллин + клавулановая кислота», а также карбапенемы (имипенем или меропенем),
- цефалоспорины III-IV поколения (цефтриаксон и цефотаксим, цефепим и цефпиром),
- фторхинолоны III-IV поколения (левофлоксацин и спарфлоксацин, моксифлоксацин).
Амоксиклав и Аугментин во флаконах (для внутривенного введения) –
При выборе между этими группами антибиотиков стоит также опираться на происхождение гайморита (источник инфицирования). При риногенном гайморите частота выделения анаэробной флоры значительно меньше, поэтому антибиотиками 1-го выбора могут считаться β-лактамные лактамазозащищенные синтетические пенициллины (амоксиклав и аугментин). Препараты 2-го выбора – цефалоспорины III-IV поколения или карбопенемы. При непереносимости пациентом β-лактамных антибиотиков (либо если высеваются внутриклеточные возбудители) – назначаются современные фторхинолоны III-IV поколения.
Также есть нюансы назначения антибиотиков при одонтогенной природе гайморита, либо когда происходит сочетанное инфицирование пазухи (и со стороны полости носа, и со стороны боковых зубов верхней челюсти). Об этих нюансах мы расскажем в следующем разделе.
3) Антибиотики при обострении хронического гайморита –
Путь введения антибиотиков в этом случае также только парентеральный (в/м или в/в). Применяются все те же самые антибиотики как и при тяжелом течении «острого» и «острого рецидивирующего» гайморита, но с небольшими нюансами. При обострении хронического гайморита риногенного происхождения (по данным разных авторов) – анаэробы высеваются с частотой от 20 до 48%.
Антибиотиками 1-го выбора тут будут по-прежнему β-лактамные лактамазозащищенные синтетические пенициллины (например, «амоксициллин + клавулановая кислота»). Антибиотиками 2-го выбора – цефалоспорины III-IV поколения (стоит учесть, что цефалоспорины III поколения обладают большей активностью в отношении анаэробов, чем цефалоспорины IV поколения).
Однако при хронических гайморитах одонтогенного происхождения (связанного с очагами воспаления у верхушек корней 5-6-7 верхних зубов) – ситуация будет немного другой. Здесь в еще большей степени будут преобладать анаэробы (около 68% от всех случаев одонтогенного гайморита) – прежде всего это Bacteroides и Fusobacterium, + в минимум в 50% случаев высеваются и грибы рода Candida. Как правило, пациенты с хроническим одонтогенным гайморитом имеют за плечами много курсов антибактериальной терапии (как в результате самолечения, так и ошибок при диагностике одонтогенной природы гайморита Лор-врачами).
У таких пациентов антибиотиками 1-го выбора будут – комбинация «амоксициллин + клавулановая кислота», а 2-го выбора – это фторхинолоны III-IV поколения. Фторхинолоны будут предпочтительнее и цефалоспоринов (которые можно было при риногенном гайморите), т.к. они имеют более выраженную активность в отношении анаэробов – прежде всего это Bacteroides и Fusobacterium. Кроме того, если пациент с хроническим одонтогенным гайморитом уже неоднократно принимал цефалоспорины, то с большой вероятностью указанные анаэробы (также как и Staphylococcus haemolyticus) – могли приобрести устойчивость к этому классу антибиотиков.
Эффективность антибиотикотерапии значительно усиливается, если параллельно пациенту проводятся процедуры промывания пазух антисептиками (например, при помощи синус-катетера «Ямик»).
Кроме того, очень важно следующее. Цель антибиотикотерапии заключается в том числе в полной эрадикации (удалении) возбудителя из пазухи. Ошибки лор-врачей в диагностике одонтогенной причины гайморита приводят к тому, что антибиотикотерапия не приводит к эрадикации возбудителя и мы получаем лишь временное улучшение состояния пациента. По статистике, если взять все случаи одонтогенного гайморита за 100%, то ошибки в установлении одонтогенной причины инфицирования пазухи – достигают порядка от 50 до 80%.
Антибиотики при лечении разных форм гайморита (синусита) –
Цефтриаксон при гайморите: дозировка, сколько дней
Антибиотик Цефтриаксон относится к цефалоспоринам III-го поколения. Препараты цефтриаксона высокого качества – это безусловно Роцефин (Hoffman La Roche) и Лендацин (Lek). Это достаточно дорогие препараты. Например, упаковка Лендацина 10 флаконов по 1 г (что соответствует 1000 мг) – составит от 1900 до 2300 рублей. Но в данном случае не стоит делать выбор в пользу дешевых российских дженериков, которые стоят по 30-40 рублей за флакон 1 г. Поверьте, разница в эффективности, а также рисках развития антибиотико-ассоциированной диареи – просто огромная.
Давайте разберемся как принимать Цефтриаксон при гайморите. Этот препарат может применяться только парентерально (т.е. либо внутримышечно, либо внутривенно). Его назначают только при тяжелом течении острого гайморита или обострении хронического, но в ряде случаев он может быть назначен и при средне-тяжелой форме. Стандартная дозировка цефтриаксона при гайморите у взрослых и детей старше 12 лет – составляет 2 г 1 раз в сутки (при отсутствии угрозы осложнений и отсутствии иммунодефицитных состояний).
Сколько дней колоть взрослому Цефтриаксон при гайморите – будет зависеть от тяжести течения болезни. Если речь идет о среднетяжелой форме гайморита, то инъекции обычно делаются внутримышечно в течение 3 дней (после этого определяется эффективность антибиотикотерапии) и далее пациента переводят на прием похожего антибиотика только перорально (в таблетках). В общей сложности антибиотикотерапия при среднетяжелой форме острого гайморита обычно длится 7-8 дней, но если речь идет не об острой форме гайморита, а об обострении хронического – иногда и до 14 дней.
При тяжелом течении гайморита препарат оптимально вводить внутривенно. Стандартная суточная дозировка по прежнему 2 г, но в случае угрозы осложнений, при наличии тяжелой сопутствующей патологии, иммунодефицитных состояний – дозировка может быть увеличена до 4 г, но в этом случае эта дозировка разделяется на 2 приема (внутривенные инфузии в течение 30 минут) – с интервалом 12 часов. Общая продолжительность антибиотикотерапии тяжелых форм острого гайморита обычно составляет 10 дней, иногда до 14 дней.
Но опять же, если речь идет не об острой форме гайморита, а о тяжелой форме обострения хронического гайморита – длительность приема антибиотиков может составить до 3 недель. Причем во всех вышеуказанных случаях по-прежнему оптимально использовать так называемую «ступенчатую антибиотикотерапию», когда после периода внутримышечного или внутривенного введения пациент переводится на пероральный прием аналогичного препарата (с аналогичным спектром антибактериальной активности).
В каких случаях цефтриаксон не помогает при гайморите –
Что касается выбора цефалоспоринов, то нужно учитывать, что в ряде случаев (по данным разных авторов от 8 до 20%) – гайморит может быть вызван внутриклеточными возбудителями, например, Micoplasma pneumoniae и Chlamydia pneumoniae. В этом случае цефалоспорины (цефтриаксон в частности) – будут неэффективны.
Кроме того, если пациент в прошлом проходил лечение цефалоспоринами III- IV поколения, то есть риск развития к ним устойчивости анаэробной флоры (особенно Bacteroides и Fusobacterium). Особенно это касается пациентов, длительно занимавшихся самолечением, а также пациентов с хроническим гайморитом одонтогенного происхождения, при котором источником инфицирования пазухи являются воспалительные очаги у верхушек корней боковых зубов верхней челюсти.
По статистике риногенный гайморит составляет порядка 62% от всех случаев, одонтогенный – не менее 32%. Плюс встречаются пациенты, у которых имеет место комбинированное инфицирование пазух (и со стороны носовых ходов, и со стороны верхушек корней зубов) – наличие такой смешанной флоры в пазухе существенно повышает ее устойчивость к антибактериальной терапии. Кроме того, практически все одонтогенные гаймориты имеют сразу первично хронический характер развития воспаления, и очень часто Лор-врачи принимают обострение хронического одонтогенного гайморита – за «острый» или «острый рецидивирующий» гайморит риногенного происхождения.
Это приводит к тому, что источник инфицирования пазухи (боковые зубы верхней челюсти) сохраняется, и пациент годами лечится от якобы острого рецидивирующего гайморита риногенного происхождения, соответственно, безуспешно. Регулярный прием антибиотиков в данном случае приводит только к временному улучшению, но не позволяет добиться полной эрадикации возбудителей из пазухи. Также это способствует развитию устойчивости к антибиотикам у Bacteroides, Fusobacterium, Peptostreptococcus, Staphylococcus haemolyticus.
Плюс стоит учесть, что при лечении пациентов с одонтогенным гайморитом – в 55,8% случаев у них высевается еще и грибы рода Candida. Поэтому при хронических формах гайморита одонтогенного происхождения (гнойной, полипозной и гнойно-полипозной формах) – оптимальным будет также назначение еще и препарата группы АНТИМИКОТИКОВ.
Устойчивые виды к цефтриаксону –
- все метициллин-устойчивые штаммы Staphylococcus aureus,
- грамположительные аэробы: Enterococcus spp., Listeria monocytogenes,
- грамотрицательные аэробы: Acinetobacter baumannii, Pseudomonas aeruginosa, Stenotrophomonas maltophilia,
- другие: Chlamydia spp., Mycoplasma spp., Legionella spp., Ureaplasma urealyticum, Clostridium difficile.
Виды, которые могут приобретать устойчивость к цефтриаксону –
- Анаэробы: Bacteroides spp., Fusobacterium spp., Peptostreptococcus spp., Clostridium perfringens.
- грамположительные аэробы: Staphylococcus epidermidisb, Staphylococcus haemolyticusb, Staphylococcus hominisb,
- грамотрицательные аэробы: Citrobacter freundii, Enterobacter aerogenes, Enterobacter cloacae, Escherichia colic, Klebsiella pneumoniaec, Klebsiella oxytocac, Morganella morganii, Proteus vulgaris, Serratia marcescens.
Резюме : антибиотик Цефтриаксон лучше всего работает при риногенном гайморите, но не при одонтогенном. Возможно он не будет оптимальным выбором, если пациент занимался длительным самолечением (неконтролируемо принимал антибиотики без назначения врача), либо неоднократно проходил курсы антибиотикотерапии цефалоспоринами в прошлом.
Что делать если у пациента одонтогенный гайморит –
При одонтогенном инфицировании пазухи будет недостаточно ограничиться только лишь назначением сильного антибиотика, плюс промывать пазуху при помощи синус-катетера Ямик. Дело в том, что в этом случае мы будем иметь очаг воспаления у верхушек корней одного из 5-6-7 зубов, что связано с наличием инфекции в корневых каналах причинного зуба. Прием антибиотиков не позволяет санировать корневые каналы. Поэтому при обнаружении воспалительных очагов у верхушек корней и плохо запломбированных корневых каналов – необходима санация корневых каналов.
В этом случае причинный зуб вскрывается, проводится дезинфекция корневых каналов, в которых на срок до 1-1,5 месяца оставляется препарат на основе гидроксида кальция. Если этого не сделать – инфицирование пазухи будет продолжаться, и со временем мы получим новые случаи обострения хронического гайморита. В ряде случаев (по причине того, что корневые каналы запломбированы неидеально сразу у нескольких зубов в проекции пазухи) – необходимо санировать сразу все боковые зубы. Надеемся, что наша статья: Цефтриаксон инструкция по применению при гайморите – оказалась вам полезной!
Источники:
1. Высшее медицинское образование автора статьи,
2. Личный опыт работы в челюстно-лицевой хирургии (в том числе в проведении гайморотомии),
2. «Острый синусит» (Шадыев, Изотова),
3. «Комплексное лечение одонтогенных верхнечелюстных синуситов» (Шульман Ф.),
4. «Практические рекомендации по антибактериальной терапии синусита» (Янов, Рязанцев и др.),
5. « Клинические рекомендации по диагностике и лечению острого риносинусита» (Лопатин, Свистушкин).
Гайморит — симптомы и лечение
Что такое гайморит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцева Владимира Михайловича, ЛОРа со стажем в 24 года.
Над статьей доктора Зайцева Владимира Михайловича работали литературный редактор Юлия Липовская , научный редактор Ольга Медведева и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Гайморит — это инфекционно-воспалительный процесс в гайморовых, или верхнечелюстных, пазухах.
Синонимы: верхнечелюстной синусит, верхнечелюстной риносинусит.
Болезни носа и околоносовых (придаточных) пазух — самая частая причина посещения врача-оториноларинголога [1] . В США той или иной формой риносинусита страдает около 15 % населения [2] . В России с этим диагнозом ежегодно сталкивается примерно 10 млн человек [3] . На самом деле больных больше, но не все пациенты обращаются за медицинской помощью, занимаясь самолечением.
В острой форме болезнь протекает с интенсивными симптомами: головная боль, стойкая заложенность носа, распирающие боли в переносице и области пазух (под глазами на уровне щёк), температура тела до 38–38,5 °С.
Если гайморит не вылечить вовремя, больному грозит развитие осложнений, вплоть до воспаления оболочек головного мозга — менингита.
Причины гайморита:
- Вирусы — риновирусы, аденовирусы, вирус гриппа и парагриппа. Вызывают гайморит в 98 % случаев [19] .
- Бактерии — пневмококк (38 %), гемофильная палочка (36 %), Moraxella catarrhalis (16 %) и др. [17]
- Грибки — Mucor (белая плесень), Rhizopus и Aspergillus. Грибки редко вызывают острый риносинусит, чаще хронический. Он развивается только у пациентов с ослабленным иммунитетом, например с неконтролируемым сахарным диабетом, ВИЧ, онкологическим заболеванием или во время приёма иммунодепрессантов.
Предрасполагающие факторы развития гайморита:
- , например связанный с пылевыми клещами или плесенью.
- Регулярное воздействие загрязняющих веществ, таких как сигаретный дым.
- Индивидуальные особенности строения полости носа: искривлённая носовая перегородка, увеличенные нижние носовые раковины, слишком узкие носовые ходы.
- Полипы в носу.
- Механические травмы носа и пазух.
- Опухоли носовой полости.
- Переохлаждение организма.
- Стоматологическая инфекция — кариес зубов верхней челюсти (4, 5, 6 зубы). (преимущественно у детей).
- Ослабленный иммунитет, вызванный несбалансированным питанием, плохой экологией, стрессами, малоактивным образом жизни, нехваткой витаминов в организме и т. п.
- Заболевание иммунной системы, такое как СПИД или муковисцидоз. [18] .
Острый гайморит чаще всего вызывают вирусы, хронический гайморит, как правило, возникает при наличии предрасполагающих факторов.
Вероятность заболеть возрастает в осенне-зимний период, когда защитные силы организма ослаблены.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гайморита
Симптомы острого гайморита
Гайморит начинается с насморка, как и любая другая респираторная инфекция. Появление насморка означает, что пазухи уже воспалены в той или иной степени.
Если насморк не проходит за 7 – 10 дней или симптомы ухудшаются, то к нему стоит отнестись серьёзно и обратиться за медицинской помощью.
Характерным признаком острого гайморита является боль в переносице и области гайморовых пазух — под глазами на уровне щёк. К вечеру распирающая боль становится интенсивнее. Также неприятное давление в пазухах усиливается при наклоне или повороте головы. Если у больного воспалена одна пазуха, боль ощущается с одной стороны. Если воспаление двустороннее, болит справа и слева от носа. Болевые ощущения могут иррадиировать (отдавать) в зубы или височную область.
Вторым типичным симптомом гайморита является стойкая заложенность носа. Иногда состояние сопровождается обильным слизе- или гноетечением из носа. На начальной стадии болезни выделения прозрачные, потом слизь становится густой и приобретает зелёный оттенок, это говорит о смене фазы воспаления. Изменение характера слизи иногда указывает на гнойное воспаление. Если сразу не начать лечение, заболевание может затянуться, перейти в более тяжёлую форму или осложниться. При сильном отёке слизистой носа выделений может не быть, но чувство заложенности в носу при этом сохраняется.
Температура тела, как правило, повышена до 38 °С и больше. Запахи становятся еле различимыми, иногда обоняние пропадает совсем. Больной чувствует сильную слабость, становится вялым. Работать и заниматься привычными делами в этот период очень сложно.
Симптомы хронического гайморита
При хроническом гайморите симптоматика смазана. Болезнь протекает не так ярко, как при острой форме. В период ремиссии жалобы отсутствуют. Когда болезнь обостряется, у пациента повышается температура тела до субфебрильных значений (37,5 °С), появляются выделения из носа различного характера (от жидких, прозрачных до гнойных) и головные боли.
Когда больной лежит или спит, распирающие болевые ощущения уменьшаются из-за оттока гноя. Люди с хроническим гайморитом периодически жалуются на приступы кашля по ночам, который не лечится классическими препаратами от кашля. Причиной симптома является постоянно стекающая по задней стенке глотки слизь из полости носа, которая раздражает кашлевые рецепторы [4] .
Патогенез гайморита
Верхнечелюстные, или гайморовы, пазухи — это полости, выстланные слизистой оболочкой и в норме заполненные воздухом. Среди всех околоносовых полостей они самые большие.
Гайморовы пазухи не изолированы: каждая пазуха сообщается с полостью носа через маленькие отверстия — соустья. В здоровых пазухах постоянно образуется слизь. Ворсинки мерцательного эпителия на слизистой пазух, в носовой полости и нижних дыхательных путях продвигает слизь от дна пазухи к соустью, а затем в полость носа и носоглотку. Так пазухи очищаются и вентилируются.
Гайморит развивается, когда через соустья в пазухи попадает инфекция [5] . Острое воспаление гайморовых пазух чаще всего возникает из-за вирусной инфекции (риновирусов, аденовирусов, коронавирусов) [6] .
Когда болезнетворные микроорганизмы проникают в полость пазухи, слизистая оболочка отекает и начинает усиленно производить слизь. За счёт антисептических свойств слизи организм пытается справиться с инфекцией. Из-за отёчности соустье сужается или полностью закрывается, а ворсинки мерцательного эпителия перестают адекватно двигаться. Слизь не может выходить из пазухи, накапливается и застаивается. Это благоприятная среда для размножения бактерий, которые живут на слизистых оболочках у всех людей.
Бактериальная флора начинает активно размножаться и «обживаться» в пазухе. Когда концентрация бактерий становится выше допустимой нормы, в гайморовой пазухе запускается острый воспалительный процесс — гайморит. Без своевременного лечения слизь в пазухах превращается в гной и воспаление становится гнойным.
Классификация и стадии развития гайморита
Выделяют несколько форм гайморита в зависимости от места локализации, типа возбудителя (этиологии), клинических проявлений и характера протекания воспалительного процесса.
По месту локализации воспаления:
- Односторонний (право- или левосторонний), если воспалена одна пазуха;
- Двусторонний, когда поражены обе пазухи.
По типу возбудителя:
- Вирусный — болезнь вызывает вирусная инфекция. Обычно возникает на фоне простуды или ОРВИ. Главный признак вирусного гайморита — отёчность. При своевременном симптоматическом лечении болезнь проходит через две-три недели. Если присоединяется бактериальная флора, состояние осложняется и пациенту требуется более сложная и агрессивная терапия.
- Бактериальный — основными возбудителями являются стафилококки, стрептококки и пневмококки. Бактериальному заражению предшествует острая форма ринита. Не вовремя вылеченный насморк через 1 – 2 недели легко перетекает в бактериальный гайморит.
- Грибковый — чаще всего возникает на фоне бесконтрольного приёма антибактериальных препаратов и сниженного иммунитета. Эти факторы провоцируют размножение грибков на слизистых оболочках, что приводит к воспалительному процессу [7] .
- Аллергический — воспаление гайморовых пазух развивается после контакта слизистой оболочки носа с раздражителем (аллергеном).
- Травматический — является следствием серьёзных повреждений черепа, которые сопровождаются переломом носовой перегородки. Если кровяные сгустки при травме попадают в пазуху, может присоединиться патогенная флора. В этом случае начнётся воспалительный процесс.
По характеру течения воспалительного процесса:
- Острый — обычно развивается как осложнение на фоне простудных заболеваний и ОРВИ и протекает с ярко выраженными симптомами: сильные головные и лицевые боли, выделения из носа и заложенность, высокая температура и т. д. Острый гайморит, в свою очередь, подразделяется на вирусный, поствирусный и бактериальный. Поствирусный (затянувшийся) длится более 10 дней, но менее 12 недель, и не переходит в тяжёлую форму. Если острый гайморит не лечить или лечить неправильно, воспаление становится хроническим.
- Хронический — это вялотекущее заболевание. Симптоматика хронического гайморита проявляется не так ярко, как при остром воспалении. Головные боли и заложенность носа беспокоят больного по вечерам. В течение дня пациент чувствует усталость, у него снижается работоспособность, «течёт» из носа. Болезнь обычно длится более двенадцати недель: стадии обострения сменяются ремиссиями. Хронический гайморит — распространённое заболевание. Вместе с остальными формами синусита хронический гайморит является пятой по частоте причиной назначения антибактериальных препаратов. При этом заболеваемость хроническим гайморитом увеличивается из года в год [3] .
По путям проникновения инфекции:
- Риногенный путь — инфекция проникает в гайморовы пазухи через нос.
- Одонтогенный путь — инфекция попадает в пазуху из корней кариозных зубов верхней челюсти [8] .
По характеру клинических проявлений:
- Катаральный — характеризуется сильной отёчностью пазух и набуханием слизистой оболочки. Выделения из носа прозрачные либо отсутствуют. Без лечения катаральная форма может перейти в другие виды воспаления, например гнойное.
- Гнойный — развивается, если присоединяется бактериальная инфекция. Выделения из носа становятся густыми, приобретают зелёный оттенок и неприятный запах. Гной давит на стенки пазух, что проявляется распирающими болями в области щёк под глазами.
- Гиперпластический — характеризуется разрастанием слизистой оболочки пазух. Это форма хронического воспаления.
- Атрофический — протекает с истончением слизистой оболочки, из-за этого она не может полноценно функционировать и вырабатывать слизь.
- Полипозный — из слизистой оболочки вырастают образования, напоминающие горошины или гроздья винограда. Увеличиваясь в размерах, полипы спускаются в полость носа и мешают полноценному носовому дыханию. Больной вынужден дышать ртом [9] .
- Смешанная форма — у пациента диагностируют несколько вариантов заболевания (например, гнойно-полипозный гайморит).
Осложнения гайморита
Многие пациенты недооценивают гайморит и воспринимают воспаление пазух как обычный насморк. Но это ошибочное суждение. Любая форма острого гайморита может привести к серьёзным последствиям для здоровья.
Острый гайморит, если его не лечить своевременно или лечить неправильно, может стать хроническим. Лечение любого хронического заболевания — трудный и длительный процесс.
Поскольку ЛОР-органы — уши, глотка и полость носа — сообщаются друг с другом, инфекция из гайморовых пазух может перейти на соседние области и вызвать острый тонзиллит, фарингит или отит.
Гайморит в запущенной форме грозит больному и более опасными осложнениями. Из-за заблокированного соустья гнойные массы не выходят из пазухи в полость носа. Им становится тесно внутри, и они могут найти нестандартный выход — подняться выше к глазнице и головному мозгу и вызвать опасные для жизни заболевания:
- — воспаление оболочек головного мозга. Диагноз требует госпитализации. Во многих случаях болезнь заканчивается летальным исходом либо появлением необратимых осложнений [19] . При менингите появляются сильные головные боли, приступы рвоты, температура тела повышается до 38 – 39 °С. Ещё один характерный признак — ригидность (спазм) затылочных мышц: подбородок поднимается наверх, и пациент не может опустить голову. Это состояние требует консультации и лечения у невролога или нейрохирурга.
- Энцефалит — воспаление головного мозга. Болезнь сопровождается судорогами, галлюцинациями, нарушением психики, потерей сознания. Выздоровление больного энцефалитом зависит от своевременной терапии и проведённого курса реабилитации. — заражение крови с высокой вероятностью смертельного исхода. Болезнь развивается стремительно. Часто человек впадает в кому, поскольку не удаётся сразу остановить негативное воздействие инфекции на организм.
- Воспаление костных стенок орбиты глаза. Поскольку верхняя стенка гайморовой пазухи одновременно является нижней стенкой глазной орбиты, воспаление может подниматься на глазничную стенку. Воспаляется окологлазничная, парабульбарная и ретробульбарная клетчатка. Состояние, когда воспалены все оболочки глаза, называется панофтальмитом. Характерным признаком такого воспаления является боль в глазнице. Кроме этого, у больного текут слёзы, появляется светобоязнь, отекает конъюнктива и ухудшается зрение.
- Остеомиелит — гнойное воспаление кости и костного мозга. Болезнь развивается стремительно: температура тела повышается до 39 – 40 °С, появляется озноб, приступы рвоты, головокружения, «пелена» перед глазами, проступает липкий пот. Возникает резкая боль в зоне гайморовой пазухи. Больной может бредить и терять сознание, ему тяжело ходить и сидеть.
- Осложнения на глаза — конъюнктивит, экзофтальм, боли при движении глазных яблок, отёчность век, давление в глазах.
Диагностика гайморита
Сбор анамнеза
На этом этапе ЛОР-врач выясняет, на что жалуется пациент, когда появились первые признаки болезни, какова их интенсивность, проводилось ли ранее лечение. Также доктор задаёт больному ряд вопросов, чтобы поставить диагноз и определить форму гайморита:
- есть ли у человека хронические заболевания;
- есть ли аллергия;
- болел ли он недавно ОРВИ и другими простудными заболеваниями;
- в каких условиях пациент живёт и работает;
- были ли травмы костей носа и т. п.
Общий осмотр
- Врач оценивает внешнее состояние больного: есть ли отёчность на лице, припухлость в области пазух.
- Надавливает на область пазух: при гайморите пациент почувствует боль.
- Прощупывает лимфатические узлы: при воспалении они увеличены и болезненны.
Лабораторная диагностика
- Общий анализ крови.
- Анализ на С-реактивный белок (СРБ).
По результатам можно судить о тяжести заболевания и о необходимости назначать антибактериальную терапию.
Инструментальная диагностика
- Риноскопия. Осмотр носа с помощью носовых зеркал (расширителей) и носоглоточного зеркала. Исследование показывает состояние и цвет слизистой, наличие выделений в носу, искривление перегородки.
- Эндоскопическое исследование. Этот вид диагностики позволяет увидеть труднодоступные участки полости носа, которые не видны при риноскопии.
- Рентгенологическое исследование пазух. Если пазухи воспалены и в них скопился гной или воспалительная жидкость, на рентгене они будут затемнёнными.
- Синуссканирование. Это ультразвуковое исследование пазух. Оно проводится, когда нельзя сделать рентген, например беременным женщинам и детям. Выполняется быстро: прибор синусскан подносится к области пазухи и посылает ультразвуковую волну. Если пазуха здорова, ультразвук отражается от стенки пазухи, если воспалена — от скопившейся в пазухе жидкости. Результат сразу отображается в виде графика.
- Компьютерная томография (КТ). Проводится, когда сложно поставить диагноз. Результатом исследования является серия снимков в трёхмерном формате.
- Некоторые пациенты самостоятельно проходят магнитно-резонансную томографию (МРТ), считая этот метод более информативным. Но МРТ подходит для исследования мягких структур, например головного мозга, а стенки пазух лучше просматриваются на КТ [11] .
![Гайморит на КТ [23]](https://probolezny.ru/media/bolezny/gaymorit/gaymorit-na-kt-23_s_gGhgIgK.jpeg)
Лечение гайморита
Консервативное лечение
Лечение гайморита должно быть комплексным. Тактика включает медикаментозную терапию, промывание пазух от патогенного содержимого и физиотерапевтические процедуры.
В качестве медикаментозной терапии больному назначаются:
- Антибактериальные препараты общего действия. Только при бактериальном гайморите. Важно строго соблюдать дозировку и длительность приёма лекарства. Даже если пациенту стало легче, курс антибиотиков прерывать нельзя. Недолеченный гайморит быстро хронизируется.
- Местные антибактериальные спреи.
- Местные глюкокортикостероиды.
- Нестероидные противовоспалительные средства (НПВС). Оказывают обезболивающее и жаропонижающее действие.
- Сосудосуживающие препараты для носа. Использовать их нужно строго по назначению ЛОР-врача не более 5 – 7 дней, максимальный период 14 дней, но после 5 – 7 дней применения назначается другой сосудосуживающий препарат. Бесконтрольный приём капель и несоблюдение дозировки может вызвать привыкание, и без капель нос уже не сможет дышать.
- Десенсибилизирующие препараты.
- Солевые растворы для промывания носовых ходов.
- Жаропонижающие препараты.
Промывание гайморовых пазух проводится ЛОР-врачом. Существует два метода промывания:
- Метод вакуумного перемещения жидкостей по Проетцу («кукушка»). Пациент ложится на кушетку, врач вводит в обе ноздри мягкие катетеры. Через один катетер вливается лекарственный раствор, в то же время через другой катетер раствор вместе со слизью и гноем отсасывается с помощью вакуумного прибора. Процедуру можно проводить с помощью шприца и груши: шприцем вводят раствор, грушей отсасывают его из другой ноздри. При этом пациент должен постоянно повторять «ку-ку». Это нужно, чтобы раствор не попал в ротоглотку и в дыхательные пути.
- Промывание ЯМИК-катетером. Такой вид промывания проводится в запущенных случаях заболевания. Процедура выполняется под местной анестезией. С помощью ЯМИК-катетера откачивают содержимое пазух.
Физиотерапия — важная составляющая лечения. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление. Больному проводятся:
- лазерная терапия [14][21] ;
- виброакустическая терапия [14] ;
- ультрафиолетовое воздействие;
- фотодинамическая терапия [16][22] ;
- магнитотерапия.
Если у больного диагностирован одонтогенный гайморит, помимо терапии у ЛОР-врача, пациенту необходимо вылечить кариозные зубы у стоматолога [12] .
Хирургическое лечение
Пункция верхнечелюстной пазухи (прокол). Это малоинвазивная операция. Назначается в сложных случаях, когда не получается извлечь гной из пазух с помощью промываний. Показания для пункции:
- полная непроходимость соустий;
- гнойный процесс занимает больше половины пазухи (видно на рентгенограмме);
- из носа больного вытекают густые зелёные выделения;
- развитие осложнений.
Иглой Куликовского доктор делает в пазухе отверстие и с помощью шприца откачивает через него всё патогенное содержимое. Пациент чувствует облегчение сразу после манипуляции. В дополнение к пункции проводят медикаментозную и физиотерапию.
Гайморотомия. Выполняется при осложнённом остром и хроническом гайморите. Проводится только в условиях ЛОР-отделения в стационаре. Задача такого вмешательства — освободить пазуху от гноя, полипов, кист, инородных тел и другого содержимого, а также восстановить функцию соустья. Операция чаще всего проводится под общим наркозом. Как правило, используются малые доступы (микрогайморотомия) и эндоскопические техники [20] .
Прогноз. Профилактика
При своевременном обращении к ЛОР-врачу и соблюдении всех его рекомендаций прогноз благоприятный. С острым воспалением удаётся справиться за две недели и избежать осложнений.
Профилактика гайморита направлена на укрепление общего иммунитета. Рекомендуется:
Чем опасен гайморит

Гайморит представляет собой воспаление в гайморовых пазухах — анатомических полостях, расположенных по обе стороны носа, ниже глаз. Проблема возникает вследствие попадания инфекции или при аллергической реакции. Заболевание охватывает одну или обе верхнечелюстные пазухи. Ему подвержены люди разных возрастов и чаще осенью-зимой. Летом существует риск при резких охлаждениях (кондиционеры, слишком холодное мороженое).
Главной опасностью заболевания является риск его перехода в хроническую форму, развитие пневмонии и других серьезных патологий, перехода воспалительных процессов на соседние ткани. Хотя главной причиной развития гайморита является попадание в носовую полость вирусов и бактерий, начинающих активное размножение при недостаточно качественном лечении, есть и другие факторы заболевания:
- аномальное строение носовой полости;
- наличие аллергии;
- ослабленный иммунитет;
- аденоиды или полипы в носовой полости;
- длительное пребывание в помещениях с сухим воздухом;
- грибок;
- частое и бесконтрольное использование сосудосуживающих препаратов;
- туберкулез;
- наличие травмы слизистой носа.
Симптомы и формы гайморита
При гайморите характерно вечернее обострение симптомов, утром они ослабевают. Стоит обратить внимание на такие признаки, как:
- Нос заложен продолжительное время.
- Из носа выделяется слизь или гной.
- Температура выше нормы.
- Затрудненное дыхание.
- Озноб.
- Повышенная слабость, утомляемость.
- Пониженная работоспособность.
- Частые головокружения.
- Боль и давление в области переносицы, лба и глазниц, усиливаются при наклонах вниз.
- Сниженный аппетит.
При долгом отсутствии лечения возникают отеки, снижается или пропадает обоняние, заметны изменения в голосе. Характерной особенностью становится неприятный запах изо рта и привкус.
При подозрениях на гайморит следует обращаться за осмотром к лору. Во время диагностики врач узнает жалобы и симптомы, увидит строение носовой полости с помощью снимка для того, чтобы определить, схему лечения и меры профилактики.
По типу проявлений гайморит можно разделить на такие формы:
- Вирусный – заложенный нос, прозрачные выделения, небольшое повышение температуры. Возможно вылечить за 5–7 дней.
- Бактериальный – густые выделения желтого цвета, боль в области переносицы, высокая температура, слабое самочувствие.
- Аллергический – отекшая слизистая оболочка вследствие воздействия аллергена. Жидкие выделения из носа, частые чихания.
Виды осложнений гайморита
Осложнения возникают при гнойном гайморите в запущенной форме из-за недостатка кислорода в носовой полости. В связи с этим инфекция размножается быстрее, гнойное содержимое, которое образуется в результате, не имеет выхода наружу.
Выделят внутричерепные, орбитальные осложнения, пневмоцеле и другие.
Внутричерепные осложнения — менингит, абсцессы, тромбоз мозговых синусов — возникают при попадании гнойных образований в оболочки мозга, его передние и глубинные отделы. Такие осложнения опасны, при отсутствии мер есть риск серьезных последствий. Риск осложнений заключается и в высоком проценте летальных исходов: почти 35% случаев заканчиваются смертью пациента.
Орбитальные осложнения развиваются вследствие разрушения кости из-за воспаления стенок пазух. Такие осложнения часто встречаются среди пациентов, не достигших 18 лет. Воспаление распространяется на глазницы, лоб, может перейти в шейный отдел. При вовлечении в процесс глазниц появляются заметная краснота и отеки, нарушения зрения, сильная головная боль, спутанность сознания.
Пневмоцеле – возникновение опухоли в кисты лба. Определить можно при помощи МРТ.
Гайморит способен негативно сказаться на слухе, — пациент слышит искаженные звуки, испытывает боли; есть риск потери слуха. Заболевание способно нарушить работу мочеполовой системы, поскольку инфекция разносится крови по всему организму и приводит к воспалению, например, в почках.
Методы лечения гайморита
Лечение зависит от стадии заболевания, количества гноя и состояния пациента. Обычно достаточно щадящих методов в виде противовоспалительных препаратов и средств для облегчения дыхания, промывания носа, приема антибиотиков и использования антисептических средств. Во время лечения используются препараты на основе морской воды, поскольку она качественно очищает носовые пазухи от гноя без побочных эффектов.
В случае возникновения болезни из-за аллергической реакции потребуются антигистаминные средства. Если патология возникла из-за болезней зубов, необходимо проводить лечение параллельно с посещением стоматолога.
Важно абсолютное соблюдение рекомендаций врача. Недостаточное лечение способно обострить течение болезни. В таком случае возможно хирургическое вмешательство, поскольку медикаменты не могут устранить воспалительный процесс, из-за чего пациенту становится сложнее дышать, ухудшается общее состояние. Гной может распространиться в области глазниц и в отделы мозга, создав угрозу здоровью и жизни больного.
Под хирургическим вмешательством подразумевается пункция — прокол нижней стенки носового хода с целью выкачивания гноя, очищения носовой полости физраствором и противовоспалительными препаратами. После операции состояние пациента быстро и ощутимо улучшается. Процедура происходит под анестезией и безопасна для организма, но требует подготовки перед выполнением.
В некоторых ситуациях собранный при помощи пункции гной исследуют в лаборатории. Это необходимо для правильного подбора препаратов при дальнейшем лечении и для предупреждения повторного возникновения гайморита.
Метод физиотерапии используется в случаях, когда стадия заболевания позволяет его вылечить без применения пункции. Физиотерапевтические процедуры включают воздействие теплом, световым излучением либо магнитным полем на высоких частотах. Ткани прогреваются, за счет чего усиливается кровообращение и повышаются защитные механизмы организма. В зависимости от ситуации назначается одна или несколько процедур. Физеопроцедуры противопоказаны при заболеваниях крови и наличии опухолей.
Популярностью пользуются народные методы лечения заболевания. Однако их применение при гайморите не рекомендуется без назначения врача. Ингаляции на основе лекарственных трав, паров картофеля, настойки прополиса, промывание носа раствором поваренной или морской соли будут эффективной помощью в лечении гайморита, только если состояние пациента и стадия заболевания это позволяют.
Капли от гайморита, приготовленные в домашних условиях на основе сока алоэ, меда, чистотела, масла облепихи или шиповника тоже должны применяться только под контролем лечащего врача.
Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Дополнительные рекомендации
Существует ряд противопоказаний при лечении гайморита, главным из которых является самостоятельное лечение, грозящее ухудшить течение болезни. Недопустимо прогревание носа в острой стадии, — это приведет к более интенсивному размножению инфекции и серьезным осложнениям. Решение об окончании лечения принимает врач после контрольного осмотра. Он включает в себя повторный рентгеновский снимок или томографию.
Беременным женщинам следует быть особо осторожными, поскольку у них ослаблен иммунитет. В период беременности недопустимо самолечение в домашних условиях. Врачом назначаются щадящие препараты с учетом срока плода, и состояния здоровья будущей мамы.
Соблюдение основных рекомендаций послужит профилактикой гайморита. Важно тепло одеваться в холодные времена года, не допускать переохлаждения. Умеренная и систематическая нагрузка, а также сбалансированное, богатое полезными микроэлементами питание позволят укрепить иммунитет и усилить защитные функции организма. Регулярные медосмотры и приемы курсов витаминов по назначению врача окажут дополнительный укрепляющий эффект. Улучшить работу дыхательной системы помогают специальные упражнения для дыхания, посоветовать которые также может врач.
Следует помнить о рисках осложнения гайморита. Именно врач поможет определить, с какой формой и степенью патологии пришлось столкнуться, и назначит лечение, чтобы их избежать.
Источник https://24stoma.ru/antibiotiki-pri-gajmorite.html
Источник https://probolezny.ru/gaymorit/
Источник https://sialor.ru/info/vse-o-gaymorite/chem-opasen-gaymorit/