Тонкости лечения острого бактериального синусита у ребенка

Наступление теплых деньков отнюдь не гарантирует снижение вероятности подхватить инфекцию. Переохлаждение при купании в море или речке, акклиматизация при переездах в другую климатическую зону и другие факторы летнего времени могут негативно сказаться на здоровье ребёнка. Но если вирусная респираторная инфекция протекает относительно легко, при активации условно-патогенной флоры болезнь набирает обороты и предупредить осложнения можно лишь при грамотном лечении.
MedAboutMe расскажет, какие факторы особенно способствуют развитию патологического процесса в околоносовых пазухах и как лечить это, довольно неприятное, заболевание. Внимание: самолечение острого синусита у ребёнка недопустимо, данная информация предназначена для улучшения понимания патогенеза болезни и лишь дополняет рекомендации лечащего доктора.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Что такое синусит и насколько он распространен среди детей?
Воспаление околоносовых пазух или острый синусит — это остро возникающий бактериальный или аллергический процесс воспалительного характера, который распространяется на слизистую оболочку и подслизистый слой околоносовых пазух, а иногда даже и на костную стенку структур черепа. В структуре ЛОР-заболеваний синусит занимает твердое второе место по возникновению среди детского населения.
Факторы, способствующие развитию патологии околоносовых пазух

В детском возрасте воспаление пазух носа может развиться в исходе острых инфекционных заболеваний: гриппа, кори, скарлатины и других вирусных инфекций с последующей активацией условно-патогенной бактериальной флоры — в первую очередь, высокопатогенного (агрессивного) стафилококка, чуть реже — стрептококка, а также пневмококка, кишечной палочки, клебсиеллы пневмонии, синегнойной палочки, протея.
Почему одни дети переносят ринит при ОРЗ легко и без последствий, а у других с легкостью формируется патологический процесс в околоносовой пазухе? Развитию воспаления способствуют определенные условия: искривление носовой перегородки, анатомически узкие дренажно-вентиляционные соустья между пазухами и полостью носа, увеличенные аденоидные вегетации, невылеченные кариозные полости в зубах. Неблагоприятным преморбидным фоном служат различные иммунодефицитные состояния, изменение мукоцилиарного очищения слизистых оболочек при наличии курильщиков в доме. Кроме того, имеет значение физиологическое несовершенство иммунитета детей раннего возраста.
Общими предрасполагающими факторами развития острого синусита являются неблагоприятная экологическая ситуация в атмосфере вообще (высокое количество поллютантов в больших городах) и в доме, где проживает ребёнок (злостные курильщики среди родственников). В случае аллергического генеза имеет значение аллергенный быт: наличие большого количества «пылесборников» и домашних животных, на которых у ребёнка была зафиксирована аллергическая реакция.
Особенности локализации патологического процесса у ребёнка
Поскольку околоносовых пазух в черепе человека много, название заболевания будет соответствовать конкретной пораженной пазухи. У взрослых наиболее часто поражаются верхнечелюстная (гайморит) и лобная (фронтит) пазухи. У детей в абсолютном большинстве случаев (до 80%, по данным разных регистров) поражается решетчатая пазуха (этмоидит), гайморит стоит на 2-м месте. Распространению гнойного процесса благоприятствует близкое расположение устьев данных пазух, а также наличие общей костной стенки. Как остановить развитие гнойного воспалительного процесса?
Аспекты лечения синусита у детей

Терапия острого синусита подразумевает обязательное обеспечение адекватного дренажа воспаленных пазух (сосудосуживающие средства в адекватных возрасту дозировках, грамотное промывание полости носа), а также рациональную антибиотикотерапию. В настоящее время существует (небольшой) выбор таблетированных средств, не уступающих по эффективности фармакологическим свойствам инъекционных форм. Для педиатрической практики особенно актуально избегать травмирующего парентерального введения антибиотиков, в случаях, когда это возможно.
Однако применение антибактериальных средств представляет определенные трудности. Проблема возрастающей резистентности патогенных микробов широко известна. Особенную тревогу среди ученых вызывает рост резистентности пневмококка. Исследования, проведенные в США, выявили нечувствительность пневмококка к антибиотикам, в зависимости от вида, в 20-43% случаев. Это достаточно высокие цифры, если учесть тяжесть течения синусита и высокие риски возникновения осложнений без адекватной терапии.
Препаратом выбора в детском возрасте является комбинированный пенициллин-содержащий препарат. При непереносимости средств пенициллинового ряда вследствие аллергических реакций, препаратами 2-й линии являются макролиды. Доказана их относительная безопасность и низкая частота побочных эффектов (диспепсических явлений), которые могут быть уменьшены при приеме лекарств после еды.
Несомненно важными компонентами успешного лечения синуситов являются обеспечение благоприятных бытовых условий ребёнка (снижение пылевой нагрузки, оптимальные параметры температуры и влажности воздуха, исключение табакокурения родственников), а также меры повышения неспецифической резистентности организма ребёнка. После стихания гнойных процессов для благополучного заживления тканей рекомендовано прохождение курса физиотерапевтических процедур.
В период реконвалесценции (выздоровления) необходимо позаботиться об устранении предрасполагающих факторов для предупреждения повторных заболеваний: например, вылечить кариозные зубки, проконсультироваться по поводу имеющихся аденоидных разрастаний.
Комментарии экспертов

Екатерина Пушкова, педиатр, аллерголог-иммунолог медицинского центра «Атлас»
— В каком случае необходимы антибиотики?
— Бактериальный синусит в подавляющем большинстве случаев вызывается гноеродными бактериями и без адекватного лечения может дать серьезные осложнения, такие как менингит, тромбоз венозного синуса и другие. Поэтому лечение данного заболевания включает в себя антибактериальную терапию, направленную на санацию очага инфекции, что позволяет не только купировать инфекционный процесс, но и предотвратить рецидив, а также симптоматическую терапию, которая направлена на облегчение состояния и улучшение дренажа из пазух, что также способствует выздоровлению.
— Какие действия необходимо выполнять, чтобы предупредить переход банального насморка в насморк, осложненный синуситом?
— Чаще всего развитию синусита способствует нарушение аэрации пазух из-за отека слизистой полости носа, поэтому при лечении ринита (насморка) необходимо следить, чтобы дыхание через носовые ходы было максимально свободным. Вторая частая причина, особенно у детей — это неправильное использование растворов для туалета носа, поэтому важно соблюдать инструкцию к данным средствам и подбирать их соответственно возрасту.
— Как вести себя маме и малышу после видимого выздоровления, когда можно отправляться на длительные прогулки, начинать ходить на спортивные тренировки и в бассейн?
— Традиционно после выздоровления педиатр или отоларинголог дает рекомендации об ограничении спортивных нагрузок на 14 дней. Но восстановительный период может иметь вариации. В некоторых случаях специалист может рекомендовать проведение курса ЛФК (лечебной физкультуры), в других ситуациях возможно развитие астенического синдрома, который требует более щадящего режима на период восстановления. Чаще всего при грамотном и своевременном лечении все проходит благополучно. Поэтому при разработке рекомендаций необходимо ориентироваться на индивидуальные особенности ребёнка.

Кулагина Татьяна Станиславовна, педиатр медицинского центра «ЛЕЧУ»
Своевременное опознавание синусита у ребёнка — это почти 90% его успешного лечения. При насморке, в первую очередь, нужно помочь свободному носовому дыханию. Регулярно очищать полость носа, промывать.
Если не распознать острый синусит вовремя, то заболевание может перейти в хроническую форму. Острый синусит на ранних стадиях — это следствие плохо пролеченной инфекции. При диагностике синусита, кроме жалоб и клинических проявлений, учитывают рентгенографию придаточных пазух носа, клинический анализ крови.
Лечение зависит от стадии синусита: это могут быть противовоспалительные, противоаллергические, сосудосуживающие препараты, антибактериальные препараты местного действия. При переходе в стадию гнойного синусита оправдано назначение антибактериальных препаратов пенициллинового ряда, цефалоспоринов, макролидов.
Профилактика синуситов состоит в том, чтобы не допускать переохлаждений, вовремя лечить заболевания простудного и вирусного характера, а также закаливаться и регулярно санировать полость рта. По окончании лечения острого синусита необходимо воздерживаться от активных физических нагрузок и длительных прогулок в течение двух недель.
Синусит у детей
Синусит у детей — это острое или хроническое воспаление придаточных пазух носа. Заболевание возникает в результате инфицирования вирусами или бактериями на фоне сниженной реактивности организма, хронических ЛОР-болезней, искривления носовой перегородки. Симптомы синуситов: тупые и распирающие боли в области проекции пораженной околоносовой пазухи, слизисто-гнойные выделения из носа, повышение температуры тела. Диагностический поиск включает переднюю риноскопию, ультразвуковую и рентгенологическую визуализацию, бакпосев отделяемого. Лечение состоит из местных и системных антибиотиков, деконгестантов, манипуляций («кукушка», прокол пазухи).
МКБ-10
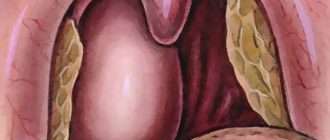
Общие сведения
В детской отоларингологии синусит — распространенное заболевание, которым в 5-13% осложняется перенесенное ОРВИ. По обращаемости в ЛОР-отделения пациенты с воспалениями околоносовых пазух составляют до 62%. У детей чаще встречаются острый гайморит или гаймороэтмоидит, что связано с маленькими размерами верхнечелюстных и решетчатой пазух и их более ранним формированием. Симптомы фронтитов и сфеноидитов возникают намного реже, что обусловлено поздним развитием лобных и клиновидного синусов.

Причины
Основной этиологический фактор синуситов у детей — попадание вирусной или бактериальной инфекции в носоглотку и ее распространение на придаточные пазухи. Среди микробной флоры преобладает 3 вида возбудителей: Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis. Вирусные синуситы возможны при инфицировании риновирусом, аденовирусом, возбудителями гриппа и парагриппа. Воспалению способствует ряд факторов:
- Аденоидные вегетации. Увеличение аденоидов сопровождается нарушением нормального носового дыхания и скоплением слизи, что создает условия, благоприятствующие размножению микробных патогенов.
- Анатомические аномалии.Искривление носовой перегородки и врожденные дефекты строения носовой полости способствуют нарушению мукоцилиарного клиренса, приводят к хроническому воспалению носоглотки. Если не проводится лечение и коррекция аномалий, развивается синусит.
- Аллергические реакции. Сенсибилизация к респираторным антигенам вызывает постоянный отек и иммунное воспаление слизистой носа. В процесс постепенно вовлекаются параназальные пазухи, к нему присоединяется вирусная или бактериальная флора.
- Иммунодефицитные состояния. У детей отмечается физиологическое недоразвитие иммунной системы, что вместе с частыми ОРВИ в младшем школьном возрасте создает высокий риск синуситов. Тяжелые и рецидивирующие патологии характерны для врожденной недостаточности клеточного или гуморального иммунитета.
- Хронические риниты. Частым провоцирующим фактором является вазомоторный ринит, симптомы которого могут проявляться в детском и подростковом возрасте. Синуситы со временем диагностируются практически у 80% детей, страдающих этим видом насморка.
Патогенез
Пусковой фактор синуситов — ОРВИ, которая сопровождается отечностью назальной слизистой и повышенной секрецией желез. Соустья пазух с носовой полостью перекрываются, нарушается мукоцилиарный клиренс, в синусах скапливается слизь с бактериями или вирусами. Это создает благоприятные условия для размножения патогенных микроорганизмов, начинается воспалительный процесс.
Классификация
В отоларингологии используют деление синуситов по локализации процесса:
- гайморит — воспаление верхнечелюстной пазухи;
- этмоидит — решетчатого лабиринта;
- фронтит — лобной пазухи;
- сфеноидит — клиновидного синуса.
По количеству пораженных пазух выделяют моносинусит и полисинусит. По течению синусит бывает острым, подострым и хроническим.
Симптомы синусита у детей
Клинические проявления заболевания зависят от локализации поражения. При гайморите симптомы включают тяжесть с болезненностью в области щеки, постоянные головные боли, усиливающиеся при наклонах вперед. Из носа выделяется слизисто-гнойный секрет с неприятным запахом, при интенсивном высмаркивании в слизи заметны прожилки крови. Температура тела повышается до фебрильных значений, ребенок становится вялым и сонливым, отказывается от еды.
В случае присоединения этмоидита болезненность распространяется на корень носа, переносицу. При надавливании в этой зоне ребенок ощущает сильный дискомфорт. Симптомы синусита решетчатого лабиринта сочетаются с покраснением слизистой глаз, отечностью век. Количество отделяемого зачастую увеличивается, ребенку становится труднее высмаркиваться.
Для фронтита характерны интенсивные головные боль в области лба, которые усиливаются по утрам вследствие скопления большого количества секрета за ночь. Им сопутствуют дискомфорт и резь в глазах, иногда ребенок испытывает усиленное слезотечение и светобоязнь. При остром процессе выражена отечность надбровной области. Симптомы сфеноидита неспецифичны, поэтому по жалобам ребенка этот вид синусита сложно диагностировать на догоспитальном этапе.
Любой вариант воспаления параназальных синусов может протекать в хронической форме, при этом его клиническая картина отличается. Ребенка беспокоит периодическая головная боль и болезненность над пораженной пазухой. Симптомы сопровождаются густыми гнойными выделениями в периоде обострения, постоянной отечностью слизистого слоя и затруднением дыхания через нос.
Осложнения
Чаще всего при синуситах у детей встречаются орбитальные осложнения, которые выявляются в 3,4-6,8% случаев заболевания. Их возникновению способствуют тесные анатомические взаимоотношения орбиты и назальной полости, тонкие внутренние стенки и наличие отверстий для прохождения сосудов и нервов. Наиболее типичные осложнения: простой и гнойный периостит, субпериостальный абсцесс, гнойное воспаление век и ретробульбарной клетчатки.
Если адекватное терапия синуситов не назначена, возможно распространение воспаления на мозговые оболочки с развитием менингитов, энцефалитов. Эти состояния сопровождаются резким ухудшением самочувствия, нарушениями сознания и без своевременной помощи могут заканчиваться смертью ребенка. При сочетании бактериального процесса со сниженным иммунитетом наблюдаются септические осложнения.
Диагностика
Обследование ребенка детским отоларингологом начинается со сбора жалоб и анамнеза заболевания, стандартного физикального осмотра. По результатам первичной диагностики врач устанавливает наличие воспалительного процесса, его предположительную локализацию. Для уточнения диагноза и исключения осложнений проводятся современные инструментальные и лабораторные методы:
- Передняя риноскопия. При осмотре назальных ходов специалист обнаруживает скопление гнойного секрета. При гайморите и фронтите отделяемое находится в среднем носовом ходе, а при сфеноидите и этмоидите — в верхнем. Патологические изменения лучше видны после анемизации слизистой сосудосуживающими растворами.
- УЗИ околоносовых пазух. Быстрый и безболезненный для детей метод исследования верифицирует симптомы синуситов. При сонографии визуально заметны скопление экссудата в пораженном синусе, признаки кист или анатомических аномалий носовой полости.
- Рентгенография придаточных пазух. Рутинный диагностический метод показывает отечность слизистой параназальных синусов, выявляет наличие и количество воспалительного экссудата. Для повышения информативности данных исследование выполняется в носо-подбородочной проекции. «Золотым стандартом» при синуситах является КТ-диагностика.
- Микробиологическое исследование. Чтобы подобрать оптимальное лечение, производят бакпосев слизисто-гнойного отделяемого. После определения видовой принадлежности микроорганизмов показан тест на антибиотикочувствительность. Для экспресс-диагностики вирусных процессов делают серологические реакции (РИФ, ИФА).
Лечение синусита у детей
Консервативная терапия
При легкой форме синуситов лечение проводят местными препаратами, не используя системные антибиотики. Данные отечественных и зарубежных многоцентровых исследований показывают, что прием противомикробных препаратов не сокращает продолжительность болезни у детей, но может вызывать серьезные ятрогенные осложнения. При синуситах показаны следующие группы медикаментов:
- Деконгестанты. Капли и спреи суживают сосуды назальной полости, уменьшают отечность, заложенность носа и другие неприятные симптомы. Врачи предпочитают применять лекарства в аэрозольной форме, поскольку их удобнее вводить ребенку.
- Антисептики. Назначаются нетоксичные растворы по типу протаргола и колларгола, растительные отвары, обладающие антисептическим действием. Если в течение 2-3 дней улучшение не наблюдается, лечение дополняют антибактериальным спреем на основе фузафунгина.
- Бактериальные лизаты. Средства эффективны на заключительном этапе для ускорения выздоровления и профилактики рецидивов. Вещество действует местно на слизистую носовой полости, усиливает неспецифические защитные факторы и стимулирует иммунную функцию организма.
Все вышеуказанные средства входят в лечение среднетяжелых и тяжелых форм синуситов, но обязательно дополняются системной антибиотикотерапией. Препараты подбираются эмпирически с учетом этиологической структуры заболевания. В педиатрической практике рекомендованы защищенные пенициллины и макролиды, которые нетоксичны для ребенка и справляются с большинством бактериальных возбудителей.
Лечение синуситов невозможно без тщательного очищения пазух от слизи и гноя. У детей обычно используется промывание по Проетцу («кукушка»), которое разрешено с 5-летнего возраста. Несложная и безболезненная процедура назначается курсами по 5-7 сеансов. После ее проведения уменьшается тяжесть в проекции параназальных синусов, сокращается количество отделяемого гноя.
Хирургическое лечение
При неэффективности консервативных мероприятий и промывания методом «кукушки» врачи рекомендуют пункцию пазухи. Во время манипуляции отоларинголог удаляет гнойное содержимое полости синуса, очищает ее антибактериальными растворами, оставляет катетер для повторного промывания. Прокол — достаточно болезненная процедура, поэтому у детей ее стараются проводить в крайнем случае.
Прогноз и профилактика
Если лечение синусита начато вовремя, удается полностью устранить симптомы и уничтожить инфекционного возбудителя. В большинстве случаев прогноз благоприятный. Менее оптимистичный прогноз для детей с хроническими патологиями дыхательной системы, врожденными иммунодефицитами. Профилактика синуситов включает раннее выявление и лечение ОРВИ, коррекцию искривлений носовой перегородки, витаминизированное питание и закаливание для укрепления иммунитета.
1. Местная антибактериальная терапия синуситов у детей/ Е.П. Карпова, Л.И. Усеня// В помощь врачу. — 2010.
3. Острые и рецидивирующие синуситы у детей (диагностика и лечение). Автореферат диссертации/ В.В. Шиленкова. — 2008.
Аденоиды (аденоидит) — симптомы и лечение
Что такое аденоиды (аденоидит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шереметьева Михаила Владимировича, ЛОРа со стажем в 9 лет.
Над статьей доктора Шереметьева Михаила Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Аденоиды — это разрастание лимфоидной ткани глоточной миндалины, которая расположена в своде носоглотки. Она не даёт вирусам и микробам попадать в дыхательные пути и при контакте с ними увеличивается. В результате воспаления аденоидов возникает аденоидит — это воспаление увеличенной глоточной миндалины, возникающее при воспаление аденоидов.
К основным признаками аденоидов относятся затруднённое дыхание, храп, заложенность носа.
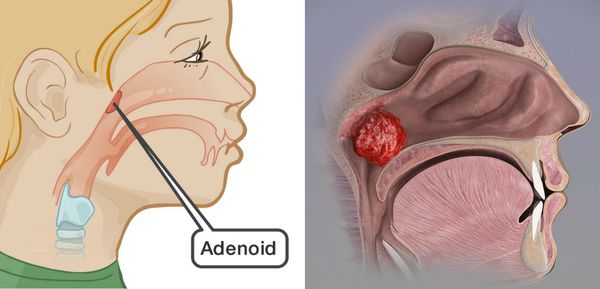
Аденоиды становятся помехой носового дыхания. Если оно нарушено довольно долго, то возникают нарушения со стороны других органов и систем [1] [2] . В момент обострения аденоидита симптомы ухудшаются.
К причинам возникновения аденоидов относят [3] [4] [5] :
- постоянный контакт с инфекционными возбудителями (чаще всего, в детском саду) — аденовирусом, цитомегаловирусом, герпесвирусом, вирусом Эпштейна — Барр, стрептококками, стафилококками и другими бактериями, вирусами и грибками;
- аллергическая реакция (особенно у детей до года);
- наследственные факторы — склонность к разрастанию лимфоидной ткани;
- нарушения эндокринной системы — недостаточность надпочечников;
- гиповитаминоз;
- гастроэзофагеальный рефлюкс — выброс содержимого желудка в пищевод.
Аденоиды у взрослых
Воспаление аденоидов распространено среди детей, у взрослых патология встречается значительно реже. Однако в последнее время случаи разрастания лимфоидной ткани среди взрослых отмечаются всё чаще. Распространёнными причинами гипертрофии аденоидов у взрослых являются хроническая инфекция и аллергия. У взрослых аденоиды — это частый признак таких серьёзных заболеваний, как ВИЧ-инфекция, лимфома и злокачественная опухоль полости носа [23] .
Другими предрасполагающими факторами является загрязнение окружающей среды и курение. Исследования показывают, что в 21 % случаев заложенность носа у взрослых вызвана гипертрофией аденоидов. Заболеванием чаще страдают мужчины, чем женщины — 70 % от всех случаев патологии среди взрослых пациентов. Это может быть связано с их деятельностью на открытом воздухе, курением и более частым воздействием загрязнителей. Воспаление аденоидов наиболее часто отмечается в возрасте от 16 до 25 лет (60 % заболевших) [24] .
Аденоиды у детей
Аденоидит и аденоиды — это заболевания, которое обычно встречаются в детском возрасте: чаще в 3-7 лет, реже в 10-14 лет. Так, при ЛОР обследовании аденоиды обнаруживаются у половины дошкольников. У детей до 14 лет распространённость этой патологии глоточной миндалины достигает 1,5 % [1] [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аденоидов
Первый и наиболее частый симптом аденоидов — это затруднённое дыхание через нос. Его степень зависит от формы и величины аденоидов, размера носоглотки и изменения слизистой оболочки полости носа. Если носовое дыхание нарушено довольно долго, то снижается насыщение крови кислородом, отчего страдает головной мозг и другие органы.
Основные симптомы аденоидов
Уменьшая просвет носоглотки, аденоиды перестраивают сосудистую регуляцию её слизистой. Это приводит к отёку нижних носовых раковин.
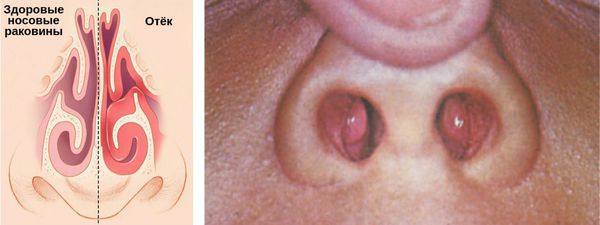
Когда просвет внутренних отверстий носа и носоглотки сужается, повышается носовое сопротивление. Из-за этого ребёнок начинает дышать через рот. Тонус мышц глотки уменьшается, вызывая в ночное время вибрацию мягкого нёба — храп.
Ещё один симптом аденоидов — апноэ во сне. Он проявляется в виде кратковременной остановки дыхания. Дети с таким синдромом становятся более раздражительными, сонливыми, у них ухудшается внимание и память, снижается успеваемость в школе.
Также во время сна или при обострении хронического процесса пациентов беспокоит периодическая заложенность носа — распространённый признак аденоидов. Он характерен I и II степени тяжести заболевания. Если к заложенности добавились выделения из носа (насморк), то этот симптом будет указывать на аденоидит. Также эта картина может оказаться признаком воспаления в околоносовых пазухах и носовой полости.
Из-за того, что аденоиды препятствуют прохождению звуковой резонансной волны, у детей часто развивается задняя закрытая гнусавость. Речь ребёнка нарушается, звуки «м» и «н» произносятся как «б» и «д». таким образом, изменение тембра голоса также является симптомом аденоидов.
Хроническое воспаление в полости носоглотки приводит к синтезу патологического выделяемого. Оно раздражает слизистую оболочку, стекает в нижележащие отделы (ротоглотку и гортань), вызывая такой признак аденоидов, как кашель.
Аденоидная ткань не только уменьшает просвет носоглотки, но и закрывает вход в слуховую трубу. Нарушается вентиляция полости среднего уха, что становится причиной снижения слуха. Стойкая дисфункция слуховой трубы может перейти в экссудативный средний отит.
Аденоиды сопровождаются регионарным лимфаденитом — увеличиваются 1-5 подчелюстных и шейных лимфоузлов до 1,5 см. При пальпации они обычно безболезненны и подвижны. Этот симптом может указывать не только на аденоиды, но и на другие заболевания головы и шеи.
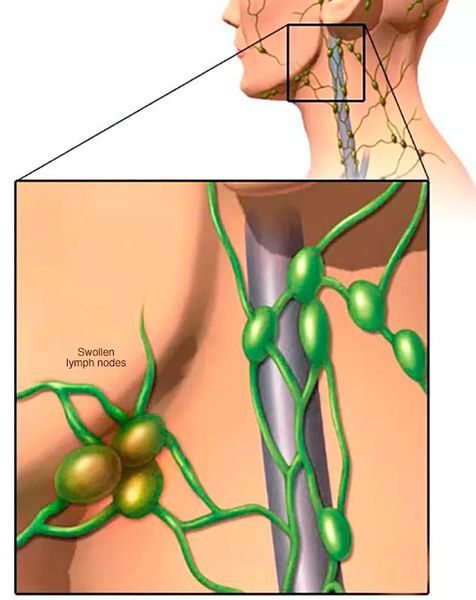
Характерный симптом аденоидов — повышение температуры тела. При хроническом воспалении долго время наблюдается субфебрилитет — 37,1-38,0°C. При остром аденоидите температура поднимается до 38°C и выше [1] [2] [6] [7] [8] .
Патогенез аденоидов
Прежде чем говорить о патогенезе заболевания, важно понять, что такое аденоиды. Аденоиды, или аденоидные вегетации, являются патологическими увеличениями носоглоточной миндалины. Возникают они из-за нарушения иммунной системы.
Лимфоидные органы глотки первыми реагируют на попадание чужеродных агентов в организм (например, герпесвирусов). Они увеличиваются и активируют механизмы иммунной защиты. Слизистая оболочка аденоидов начинает вырабатывать секреторные антитела, которые защищают верхние дыхательные пути от попадания вируса. После победы над вредоносным микроорганизмом аденоиды уменьшаются.
У детей 3-4 лет такая система местного иммунитета ещё недостаточно развита, из-за чего защитные механизмы затормаживаются. Слизистая оболочка не может усилить продукцию секреторных антител и активировать В-лимфоциты. Вместо этого она повышает выработку реагиновых (аллергических) антител. В связи с этим вирусы всё-таки проникают в организм, и ребёнок заболевает, например, ОРЗ.
Инфекционные агенты долго сохраняются в лимфоидных тканях, тем самым приводят к формированию вторичной бактериальной инфекции. В итоге все болезнетворные микробы объединяются в смешанную флору, которая становится причиной воспаления и хронизации процесса.
Иногда к увеличению глоточной миндалины приводит лимфатический диатез или лимфатизм — недостаточность иммунной системы. Он основан на наследственной предрасположенности к определённым реакциям иммунитета. К причинам возникновения лимфатизма относят отклонения в системе обмена веществ или нервно-психической деятельности.
Существует три варианта нарушения функции глоточной миндалины:
- гиперплазия лимфоидной ткани (лимфатизм);
- аденоидит (хроническое инфекционное воспаление);
- гиперреактивность респираторной системы, аллергии (аллергический ринит и бронхиальная астма) [1][4][8][9][10] .
Классификация и стадии развития аденоидов
В зависимости от того, насколько сильно аденоиды прикрывают носовые ходы (сошник и хоаны), выделяют три степени увеличения глоточной миндалины:
- I степень — аденоидами прикрыта верхняя треть сошника;
- II степень — аденоидами прикрыта половина сошника и хоан;
- III степень — аденоиды полностью закрывают сошник и хоаны.
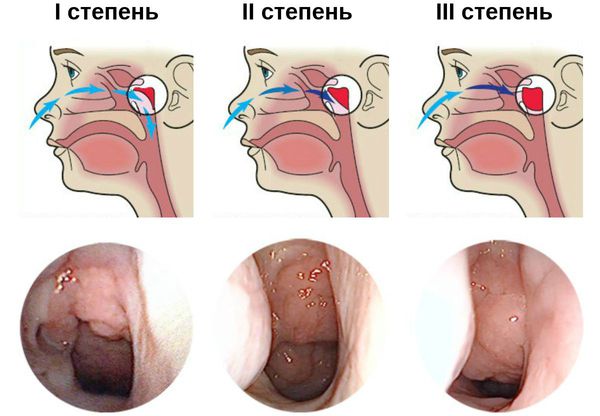
При I степени патологии человек свободно дышит через нос в дневное время, ночью дыхание затрудненно. Признаки аденоидов II степени — дыхание происходит в основном через рот, причём как днём, так и ночью, во сне появляется храп, речь становится неразборчивой. При III степени предыдущие симптомы становятся более выраженными. Дышать через нос уже не получается.
По длительности заболевания различат три формы воспаления аденоидов:
- острый аденоидит — протекает не дольше недели;
- подострый аденоидит — длится около месяца;
- хронический аденоидит — беспокоит более одного месяца.
Хронический аденоидит делят на две стадии:
- обострение — может наступить из-за ОРВИ, коклюша, ангины, кори и других вирусных ЛОР заболеваний; протекает с повышением температуры;
- ремиссия — симптомы аденоидита ослабляются или полностью исчезают, температура не повышается [1] .
Осложнения аденоидов
Отсутствие или неэффективное консервативное лечение аденоидов и хронического аденоидита могут стать причиной различных нарушений со стороны других органов и систем [1] [11] [12] [23] .
Неправильное формирование лицевого черепа
Из-за того, что человек долго время дышит через рот, мышцы лица находятся в постоянном напряжении. По этой причине скелет лица и головы становится длиннее, нижняя челюсть отвисает, а верхняя выдаётся вперёд. Носогубные складки становятся сглаженными, живая мимика пропадает. Лицо с такими чертами называют аденоидным.
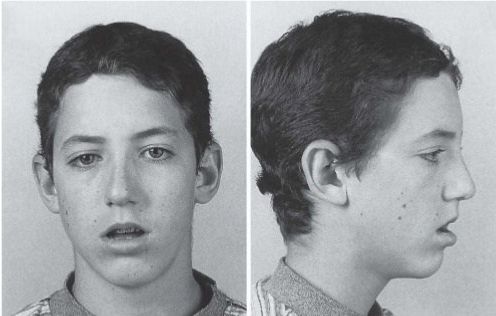
Твёрдое нёбо сужается, становится высоким. Зубы начинают налегать друг на друга из-за нехватки места для их размещения. Иногда располагаются в два ряда.
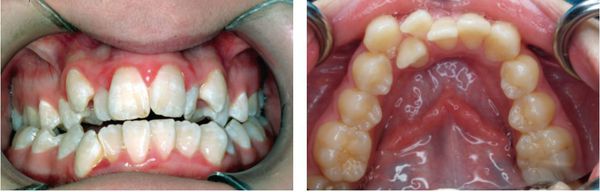
Также постоянное дыхание через рот провоцирует появление кариеса.
Болезни носа и околоносовых пазух
В связи с недостаточным дыханием через нос нарушается вентиляционная функция околоносовых пазух. Инфекция переходит из носоглотки в полость носа. Это становится причиной воспаления слизистой оболочки околоносовых пазух, т. е. появления различных форм синусита — гайморита, этмоидита, фронтита и сфеноидита.
Из-за перестройки сосудистой регуляции венозный отток крови уменьшается. Это приводит к развитию вазомоторного ринита.
Воспалительные заболевания уха
Увеличенная глоточная миндалина становятся причиной хронизации воспаления в среднем ухе. В итоге развивается тубоотит, экссудативный средний отит и острый гнойный отит. Происходит нарушение вентиляции среднего уха и дренажной функции слуховой трубы.
Болезни глотки, гортани и нижних дыхательных путей
Носовая полость и околоносовые пазухи являются природным «дыхательным фильтром». Так как аденоиды препятствуют носовому дыханию, воздух попадает в дыхательные пути через рот. Поэтому он не «очищается» и не увлажняется. Ритм дыхания нарушается, оно становится поверхностным. В итоге дети с аденоидами чаще болеют ОРЗ.
Хронический очаг инфекции, расположенный в носоглотке, иногда распространяется и поражает другие отделы дыхательных путей.
Сердечно-сосудистые осложнения
При затруднении носового дыхания уровень кислорода в крови снижается. Это влияет не только на показатели крови, но и на сердце в целом. Нарушается ритм сердца: появляется синусовая тахикардия и брадикардия. Иногда сердечная мышца может подвергнуться воздействию инфекционно-токсического процесса.
Поражение центральной нервной системы (ЦНС)
Нарушение ЦНС возникает из-за гипоксии — недостатка кислорода в крови. Возникают головные боли, снижается внимание, ухудшается сон, появляются ночные страхи, нервные тики, эпилептические припадки. Повышается риск развития депрессии и синдрома дефицита внимания и гиперактивности (СДВГ).
Ещё одним признаком нарушения ЦНС является энурез — недержание мочи, чаще всего ночное. Оно может быть связано с усиленным торможением в коре головного мозга.
Чтобы не допустить развития опасных осложнение, обратиться к врачу и лечить аденоидит следует как можно раньше.
Диагностика аденоидов
Диагностика аденоидов основана на выявлении характерных жалоб, сборе анамнеза и осмотре носоглотки [1] [2] .
Сведения об истории болезни
Во время опроса пациента и его родителей врач уделяет внимание следующим моментам:
- были ли у родственников заболевания аденоидов и нёбных миндалин;
- как протекала беременности и роды;
- как себя чувствовал ребёнок в первый год жизни;
- каким было вскармливание;
- есть ли аллергия на что-либо;
- как часто возникают простудные заболевания и как долго длятся;
- есть ли сопутствующие соматические заболевания.
Если пациент часто болеет ОРВИ, у него есть другие болезни, аллергическая предрасположенность или наблюдается неврологическая симптоматика, то ему следует показаться педиатру, детскому неврологу и аллергологу-иммунологу.
Пальпация носоглотки
При пальцевом исследовании носоглотки пациента садят на стул, иногда фиксируют его в этом положении. Через рот врач заводит указательный палец за мягкое нёбо и прощупывает заднюю стенку и свод носоглотки, хоаны, валики слуховых труб.
Этот метод вызывает неприятные ощущения и травмирует лимфаденоидную ткани. После этой процедуры у ребёнка может сформироваться негативное отношение к последующим методам диагностики и лечения.
Инструментальное обследование
В первую очередь проводятся три основных обследования:
- передняя и задняя риноскопия — осмотр носовой полости с помощью зеркал;
- мезофарингоскопия — осмотр ротовой части глотки с использованием шпателя;
- отоскопия — осмотр слухового прохода под контролем отоскопа.
Эти методы позволяют оценить, в каком состоянии находится слизистая оболочка носовой полости, нёбная и глоточная миндалины, установить размер и форму носовых раковин. С их помощью можно узнать, есть ли в полости нома и глотки отделяемое, оценить состояние и цвет барабанной перепонки, определить функции слуховой трубы и определить, как лечить аденоиды в дальнейшем.

Также проводится рентгенография в боковой проекции. Она доступна, безболезненна и информативна. К недостаткам метода следует отнести лучевую нагрузку, которая не позволяет сделать рентгенографию несколько раз.
При эндоскопии носоглотки используются специальный фиброэндоскоп. Его кабель — 3 мм в диаметре. Он вводится через полость носа или рта. Этот метод также информативен, безвреден, позволяет сделать фото и видео исследования. Из-за того, что фиброэндоскоп стоит довольно дорого, он есть не во всех медицинских учреждениях.
Дополнительные методы исследования:
- риноманометрия — проверка проходимости внутренних носовых ходов;
- рентгенография и/или КТ околоносовых пазух и носоглотки;
- рентгенография органов грудной полости;
- аудиологическое исследование — оценка порога слышимости и работы среднего уха;
- клинический анализ крови;
- иммунограмма — лабораторное исследование иммунной системы;
- анализ крови на общий и сывороточный IgE (иммуноглобулин Е);
- цитология назального секрета — изучение клеточного состава секрета слизистой оболочки;
- микробиологическое исследование — бакпосев на микрофлору.
Диагностика аденоидных вегетаций у взрослых
Аденоидные вегетации у взрослых морфологически отличаются от аденоидов у детей, что проявляется постепенным замещением лимфоидных фолликулов соединительной тканью с кровеносными сосудами капиллярного типа.
До недавнего времени считалось, что к периоду полового созревания происходит исчезновение аденоидных вегетаций. Однако внедрение новых методов диагностики, таких как компьютерная томография и оптическая эндоскопия, привело к более частому выявлению гипертрофии глоточной миндалины у взрослых.
С началом применения оптической эндоскопии носоглотки аденоиды диагностировали почти у каждого пятого взрослого пациента с жалобами на длительное нарушение носового дыхания [25] . Аденоиды были обнаружены во всех возрастных группах, при этом частота встречаемости данной патологии снижается с возрастом.
Компьютерная томография позволила не только выявить аденоиды у взрослых пациентов, но и с большой точностью определить степень их гипертрофии. Компьютерная и магниитно-резонансная томография головы с внутривенным контрастированием также помогают выявить опухоль носоглотки.
При выявлении патологических образований носоглотки у взрослых во время эндоскопии с целью дифференциальной диагностики следует проводить прицельную биопсию — изъятие образца тканей под контролем специального оборудования для более точного и безопасного расположения пункционной иглы [25] . Однако если есть подозрение на ангиофиброму, биопсия абсолютно противопоказана из-за риска сильного кровотечения. В этом случае, врач назначает ангиографию.
Лечение аденоидов
На первом этапе проводится консервативное лечение. Если оно не оказывает должного эффекта, то прибегают к хирургическому лечению. Его цель — восстановить носовое дыхание и/или ликвидировать хронический очаг инфекции.
С какого возраста можно лечить аденоиды
Лечение проводят независимо от возраста ребёнка. Важно отметить, что лечить аденоиды следует как можно раньше — это повышает эффективность консервативного лечения и позволяет избежать операции.
Как вылечить аденоиды консервативными методами
Терапевтическое лечение — комплексное и этапное. Оно включает в себя несколько методов:
- Общее лечение:
- антибактериальная терапия — в случае острого или обострения хронического аденоидита;
- витаминотерапия;
- десенсибилизация — при аллергической реакции организма.
- Санация и промывание — направлены на удаление антигенов со слизистой оболочки полости носа и носоглотки. Используется 0,9 % раствор натрия хлорида, иногда с добавлением лекарственных препаратов.
- Местное лечение — прямое воздействие на лимфоидную ткань. Используются иммуномодуляторы и глюкокортикостероиды.
- Приём муколитиков — разжижают и выводят мокроту.
- Физиотерапия — лазеротерапия (инфракрасная) и ультрафонофорез лекарственных средств. Проводятся для повышения иммунной активности и эффективной борьбы с воспалением.
Решение о том, как лечить аденоиды, не прибегая к операции, принимает врач-отоларинголог после проведения диагностики, и только он может назначать конкретные препараты.
Когда нужно удалять аденоиды
Показанию к удалению аденоидов:
- II-III степень патологии;
- безуспешность консервативного лечения;
- стойкое затруднение дыхания через нос;
- ротовое дыхание, изменение прикуса и лицевого черепа («аденоидное лицо»);
- появление осложнений — синусит, тугоухость, дефекты речи;
- задержка дыхания во сне (аноэ) [1][2] .
Хирургическое лечение
Оперативный способ лечения аденоидов — это их удаление, т. е. аденотомия.
Существует несколько способов удаления аденоидов.
- Стандартная аденотомия проводится с использованием кольцевого ножа — аденотома Бекмана. Инструмент вводят в носоглотку через ротовую полость. Пациент при этом находится в сидячем положении.
Отсечение лимфоидной ткани проводится без визуального контроля, поэтому полностью удалить её не получается. Из-за этого заболевание часто возникает снова.
Операция проводится под местной анестезией. Боль не всегда удаётся полностью купировать. Пациенты начинают сопротивляться, из-за чего аденоиды также не получается удалить без остатка. Поэтому большинство врачей предпочитают проводить лечение под общим наркозом [1] [13] [14] .
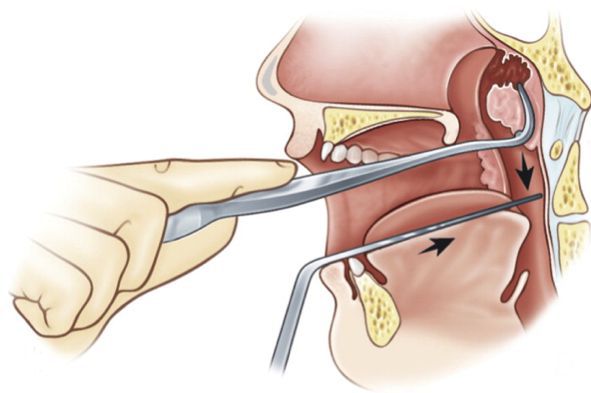
- Эндоскопическая аденотомия — удаление аденоидов под эндоскопическим контролем. Этот метод более щадящий и менее травматичный, чем стандартная аденотомия. Операция проводится под видеоконтролем, в связи с чем от патологической лимфоидной ткани удаётся избавиться полностью.
Аденоидные вегетации удаляются наконечником микродебридера (Шейвера). Его проводят в носоглотку через ротовую полость. Визуализация операционного поля производится с помощью эндоскопа 30°. Его вводят через носовую полость [1] [15] .
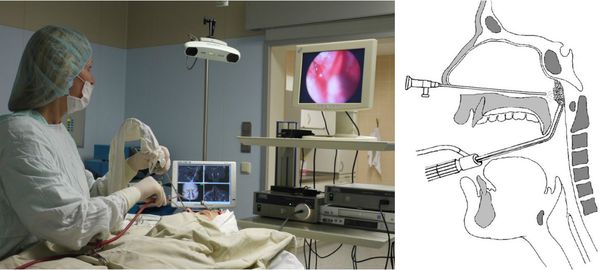
Шейверная аденотомия по сравнению со стандартный методом удаления аденоидов высокоэффективна и безопасна. Она позволяет максимально снизить кровотечение и сократить время операции [15] [16] [17] [18] .
К другим методам избавления от аденоидов относятся:
- диаметрия лимфоидной ткани с постоянным удалением выделяющейся крови — разрушение аденоидной вегетации при помощи электромагнитных волн;
- коагуляция (прижигание) аденоидов лазером — ряд хирургов категорически возражает против данного метода из-за того, что поражение тканей в носоглотке недостаточно контролируется [15][16][17][18][21] ;
- биполярная и аргоноплазменная коагуляция — прижигание лимфоидной ткани под воздействием высокочастотного тока [1][15] .
Что нельзя после удаления аденоидов
Длительность реабилитации после операции составляет от 10 до 14 дней. Самое главное в период восстановления — покой пациента. Очень важно, чтобы ребёнок был не слишком активным в течении недели и находился дома первые три дня после операции. Затем разрешаются прогулки на свежем воздухе, но без контакта с людьми. Также ограничения касаются и посещения бань и саун, купания ребенка в ванне и принятия горячего душа. Родителям необходимо строго следить за тем, чтобы ребенок не делал «шмыганья» носом и не сморкался на протяжении недели. Все эти ограничения направлены на предотвращение развития кровотечений и воспалительных явлений в носоглотке. Ограничений по питанию нет.
Противопоказания к хирургическому лечению
Аденотомия — это плановая операция, а значит, что подготовка к ней не должна проходить в спешке. Перед операцией необходимо провести полное клинико-лабораторное исследование крови (клинический и биохимический анализы, САСС — показатель свёртываемости крови), ЭКГ, анализ мочи. Все эти показатели не должны выходить за рамки возрастных и физиологических норм, иначе во время операции, наркоза или в постоперационный период могут возникнуть нежелательные, а порой и жизнеугрожающие состояния.
Если ребёнок соматически здоров, то его осматривает и даёт заключение врач-педиатр. Если у ребёнка имеются заболевания или нарушения в работе других органов и систем, например, отклонения в работе сердца, то также необходима консультация детского кардиолога и др.
К абсолютным противопоказаниям относят острые болезни, обострения хронических заболеваний, нарушение системы гемостаза (за этот параметр отвечает анализ крови САСС). К относительным противопоказаниям относят период до 14 дней после перенесенных простудных заболеваний, обострения аденоидита, а также приёма системных антибактериальных препаратов.
Можно ли лечить аденоиды народными средствами
К популярным методам народной медицины относятся лечение аденоидов соком алоэ, каланхоэ, полевым хвощем, корой дуба, облепиховым маслом и прополисом. Однако эти методы не имеют доказательной базы, которая бы соответствовала международным стандартам. Также мнение, что средства народной медицины, в отличие от аптечных, полностью безопасны является опасным мифом. Такие препараты обладают не меньшей, а большей возможной аллергенностью, чем аптечные средства.
Прогноз. Профилактика
В целом при аденоидах прогноз благоприятный. При своевременном обращении к врачу и грамотном консервативном лечении операции можно избежать.
Стандартная аденотомия, как и эндоскопическая, приводит к выздоровлению большинства пациентов. Однако риск рецидива в этом случае довольно высок — 12-26 %. При удалении аденоидов под контролем эндоскопа такой риск практически сводится к нолю — 0,005 %.
Источник https://medaboutme.ru/articles/tonkosti_lecheniya_ostrogo_bakterialnogo_sinusita_u_rebenka/
Источник https://www.krasotaimedicina.ru/diseases/children/sinusitis
Источник https://probolezny.ru/adenoidy/